Какая шейка матки во время беременности?
В течение всего периода вынашивания наблюдается множество изменений шейки матки. На это влияют такие факторы, как:
- индивидуальные особенности строения половых органов конкретной женщины;
- гормональный баланс (концентрация женских половых гормонов – эстриола и прогестерона);
- вес плода (или плодов при многоплодной беременности), осуществляющего давление на шейку матки;
- наличие маточных патологий, травм и других дефектов.
Рассмотрим, как изменяются характеристики шейки матки во время беременности при условии, что женщина абсолютно здорова:
- Размер. Сразу после зачатия и примерно до второй половины беременности шейка матки удлиняется. Так, на 24-й неделе в норме ее длина составляет около 3,5-5 см. Однако, затем по мере роста плода она укорачивается — на 28 неделе до 3,5-4 см, а на 32 неделе – до 3-3,5 см. Помочь отследить эти изменения позволяет ультразвуковое сканирование длины шейки матки. Если женщина здорова, то эта процедура не проводится. Однако, если она имеет осложненную беременность или у нее были выкидыши в прошлом, ей назначается УЗИ, так как чрезмерно короткая шейка матки может спровоцировать преждевременные роды. Также в ходе вынашивания изменяется диаметр цервикального канала. В норме на всем протяжении беременности он остается полностью сомкнутым, и раскрывается лишь непосредственно перед родами. Благодаря этому маточная полость и плод надежно защищены от проникновения инфекций. Слишком раннее раскрытие шейки матки также может спровоцировать выкидыш. Такой риск обусловлен слишком малой длиной органа, слабостью мышц или слишком большим весом плода (а также многоплодием).
- Цвет. До беременности при условии отсутствия у женщины патологий (например, эрозии) шейка матки имеет розовый оттенок. После зачатия в ней увеличивается количество кровеносных сосудов, из-за чего цвет меняется на синеватый. Оценка окраса является одним из дополнительных критериев, позволяющих установить наличие беременности при гинекологическом осмотре (гистероскопии).
- Консистенция. Шейка матки до беременности имеет плотную фактуру, после зачатия под влиянием половых гормонов она становится более мягкой. Железы в цервикальном канале начинают вырабатывать большое количество слизи, которая образует «пробку», надежно запечатывающую матку и плод на весь период вынашивания. Незадолго до родов, когда шейка матки начинает расширяться, это образование отделяется и выходит естественным путем, освобождая проход для плода.
Нормальные физиологические изменения шейки матки варьируются в зависимости от индивидуальных особенностей организма женщины. Например, у некоторых из них может наблюдаться пониженное выделение слизи цервикальными железами, у других – малое изменение длины в процессе вынашивания. Если какие-то изменения происходят в не слишком выраженной степени, это еще не означает наличия какой-либо патологии или высокого риска для самой матери и плода. Однако, по усмотрению врача он может назначить более частое наблюдение шейки матки, чтобы исключить такую возможность.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Что такое низкая плацента?
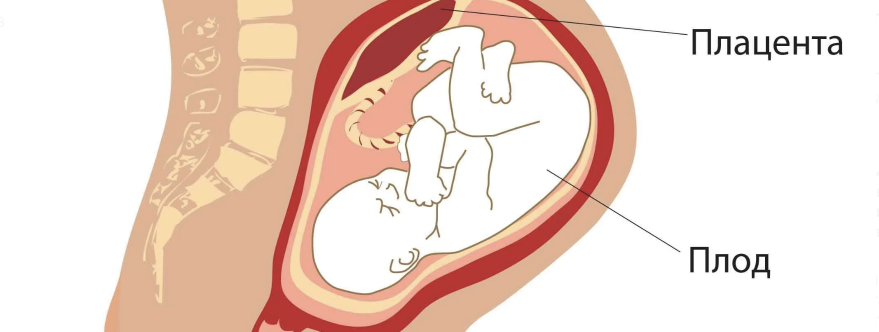
Незадолго до того, как появиться на свет, ребенок переворачивается в матке головой вниз. Такое положение обеспечивает ему сравнительно легкий выход из половых путей. При этом место прикрепления плаценты в норме располагается у верхнего свода полости матки. Тем самым путь ребенку перекрывает только тонкая пленка околоплодной оболочки, которая легко прорывается при родах.
Патология возникает, когда перед родами плацента располагается не в верхней части матки, а сбоку или внизу, частично или полностью перекрывая цервикальный канал. Такая аномалия достаточно часто (в 10% случаев) встречается на раннем сроке беременности. Но со временем, по мере роста ребенка, из-за процесса подъема плаценты, проход освобождается. В итоге перед родами ее патологическое положение наблюдается только у 0,5-1% рожениц. В зависимости от расположения плаценты ее предлежание бывает:
- Полным. Плацента располагается внизу, полностью перекрывая канал шейки матки. Самостоятельные роды в этом случае невозможны и угрожают жизни ребенка и матери из-за высокой вероятности обширных кровотечений.
- Неполным. Плацента располагается в нижней части, но со смещением в сторону, поэтому перекрывает зев матки лишь частично. Такое предлежание также делает роды невозможными и опасными для матери или ребенка из-за высокого риска кровотечений.
- Низким. Плацента находится на расстоянии 7 см от цервикального канала, не перекрывая его. При таком ее расположении роды возможны, но требуют от врачей повышенного внимания. Если расстояние от плаценты до зева матки составляет менее 7 см, и она затрагивает край зева, такое предлежание называется краевым.
Нижнее предлежание – самое безопасное, но также является аномалией и определенные риски для матери и ее ребенка при нем тоже существуют
Поэтому при плановых обследованиях врачи уделяют большое внимание контролю за состоянием плаценты. С помощью УЗИ они определяют ее локализацию на передней или задней стенках матки, а также измеряют расстояние от ее края до цервикального канала
Если аномалия будет зафиксирована, до родов разрабатывается тактика спасения малыша и его матери.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Половые инфекции во время беременности, видео
-
Микробиоценоз половых путей женщин репродуктивного возраста. Сидорова И. С., Воробьев Д. А. Боровкова Е. И. // Акушерство и гинекология, -2005,- № 2.-С.7-10.
-
Особенности течения беременности и исходы родов при высоком риске перинатальной патологии. Урванцева Г.Г., Т. А. Обоскалова, В. С. Иванова, Ж. К. Егорова // Урал. мед. журн. — 2005. — № 4. С. 23-27.
-
Характеристика микрофлоры влагалища женщин в норме и патологии. Соловьева И. В. // Дис. канд. мед. наук. — Горький. — 1986. — С. 148.
- https://cyberleninka.ru/article/n/sovremennye-metody-diagnostiki-i-lecheniya-infektsiy-peredayuschih…
- https://cyberleninka.ru/article/n/genitalnyy-gerpes-i-beremennost
- https://cyberleninka.ru/article/n/podgotovka-k-beremennosti-zhenschin-s-retsidiviruyuschey-gerpetich…
- https://cyberleninka.ru/article/n/rol-tsitomegalovirusov-v-akusherskoy-patologii-i-neonatologii
Популярные вопросы
Здравствуйте! У меня инфекции половых путей, можно ли лечить это и каким образом?
Здравствуйте! Прежде всего, Вам необходимо обратиться к врачу и провести обследование на выявление инфекционного фактора. Это позволит грамотно назначить основную терапию. В дополнение для улучшения и закрепления эффекта лечения можно будет в схему подключить гель Гинокомфорт с маслом чайного дерева по 1 дозе 1 раз в день 7-10 дней.
Здравствуйте, скажите пожалуйста по всем инфекциям написано: не выявлено, а уреаплазма: 10*2.7. Норма ли это?
Здравствуйте! Уреаплазмы относятся к инфекциям, передающимся половым путем. Микробное число может меняться при снижении иммунитета, а также инфицировать партнёра. Выявленная инфекция требует проведения лечения.
Здравствуйте. Я сдавала анализы на инфекции. Обнаружены: хламидия трахоматис, биовар u.urealyticum T960, биовар ureaplasma parvum, гарднерелла вагиналис, ВПЧ 16 генотип. За первый прием заплатила 3500 рублей. Чтобы назначили лечение, надо заново заплатить за прием около 2000. Возможности нет заново пойти на прием. Посоветуйте, пожалуйста, какое-нибудь лечение
Спасибо заранее.
Здравствуйте! Вам необходимо повторно обратиться на прием к врачу для назначения лечения, потому что при составлении схемы и этапов терапии принимаются во внимание не только результаты анализов, но и данные осмотра с оценкой жалоб, распространенности и длительности заболевания.
Здравствуйте, я сдала мазок на впч и он оказался положительным, по типам 16 18 31 33 35 39 45 51 52 56 58 59 66 68. У меня есть эрозия, я ещё не рожала
Я очень переживаю теперь, скажите на сколько это опасно, это часто вызывает рак у женщин? Я сдавала мазок на онкоцитологию, он показал, что все в норме
Здравствуйте! При наличии эрозии и ВПЧ онкотипов тактика зависит от ряда факторов: возраст, кольпоскопическая картина эрозии шейки матки, репродуктивные планы. Для уточнения рациональной тактики ведения Вам следует повторно обратиться к лечащему врачу. Риск перерождения эрозии при наличии ВПЧ высокий.
Народные приметы о стрижке
Поверья наделяют волосы особым значением. В суевериях большинства стран мира это символ жизненной силы, связи с божественным и мудрость предыдущих поколений рода. Славяне избегали стрижки, делали ее только в крайнем случае, чтобы не навредить «антеннам», проводящим энергию и информацию от Вселенной к человеку. Женщины берегли косы, мужчины — бороды и усы.
Беременная женщина отвечает не только за себя, но и за малыша. Ее локоны проводят энергию за двоих до тех пор, пока у ребенка не отрастут свои. Стричься в этот период — лишать малыша жизненных сил, покровительства духов предков, внимания божества. Резервы организма, необходимые для благоприятных родов, уйдут вместе с волосами.
Нельзя стричь волосы беременным и потому, что этим они укорачивают жизнь ребенка — так гласит старинная славянская примета, которая отлично сочетается с вышеописанным верованием о функциях прически. Если срезать перед самыми родами, ребенок может родиться мертвым.
Итак, нельзя коротко стричь волосы во время беременности. Но подровнять кончики можно. Эта процедура обновляет «антенны» и они куда лучше справляются со своими биоэнергетическими функциями. Кардинально сменить имидж во время беременности — не самая лучшая идея, но продолжать следить за своей прической поверья не запрещают.
Факторы риска раннего токсикоза беременных
К провоцирующим факторам, ведущим к развитию раннего токсикоза при беременности, относят:- хронические заболевания пищеварительной системы, болезни почек;- стрессы, повышенная нервная возбудимость, депрессии;- наследственная предрасположенность;- хронические интоксикации (в том числе курение, употребление алкоголя).
Симптомы раннего токсикоза беременных
Симптомы раннего токсикоза беременных чаще появляются на 5-6 неделе беременности. Умеренная тошнота, непостоянная рвота по утрам, изменение пищевых пристрастий, непереносимость запахов не являются заболеванием, если они не приводят к снижению веса, слабости, снижению работоспособности, скорее, эти симптомы напоминают женщине о беременности.При любой степени раннего токсикоза беременных наблюдается снижение массы беременной, при средней и тяжёлой степени снижается артериальное давление, повышается пульс, возникает сонливость, слабость, раздражительность. Большинство беременных с токсикозом жалуются на сниженный аппетит, даже запах еды вызывает рвотный рефлекс.Наиболее частой формой раннего токсикоза является рвота. В зависимости от выраженности рвотного симптома выделяют 3 степени тяжести токсикоза.
Первая степень — лёгкая рвота. Рвота возникает не более 5 раз в сутки, чаще после еды. Общее состояние беременной остаётся нормальным, а потеря веса составляет не более 3 кг. В лабораторных анализах отклонений от нормы не выявляется.
Вторая степень — рвота средней тяжести. Рвота появляется до 10 раз в сутки (натощак или после еды), а потеря веса за 2 недели может составить 3 кг. Общее состояние беременной ухудшается. Частота пульса увеличивается, а артериальное давление наоборот снижается. В моче появляется ацетон.
Третья степь — неукротимая, чрезмерная рвота. Рвота возникает до 25 раз в сутки. Такая рвота вызывает обезвоживание организма и резкое похудание беременной (потеря массы тела может достигнуть 10 кг). Кожа её становится сухой и дряблой, изо рта появляется неприятный запах, температура тела повышается, пульс учащается, артериальное давление снижается, отмечается общая заторможенность. Анализы показывают нарушение функции почек и печени.
Как бороться с токсикозом
При первых же признаках токсикоза необходимо срочно обратиться к акушеру-гинекологу. Тяжёлая форма токсикоза представляет угрозу для жизни беременной и плода.
При лёгкой рвоте беременных возможно лечение в условиях женской консультации, при ухудшении состояния или неэффективности лечения показано стационарное лечение.
В стационаре проводится комплексная терапия, которая включает в себя лечебно-охранительный режим, коррекция водно-электролитного баланса (внутривенное введение изотонического раствора натрия хлорида, глюкозы с препаратами, нормализующими функцию печени, витаминами, препаратами, подавляющими возбудимость рвотного центра).
Для нормализации функции ЦНС используют электросон или электроанальгезию, эндоназальный электрофорез с витамином В1. Применяется гипербарическая оксигенация.
Комплексную терапию продолжают до стойкого прекращения рвоты, нормализации общего состояния, постепенного нарастания массы тела, улучшения лабораторных показателей. Неэффективность проводимой терапии является показанием для прерывания беременности.
Диета при токсикозе беременных
Для уменьшения проявлений токсикоза беременным женщинам рекомендуется соблюдать режим: ночной сон должен быть не менее 9-10 часов, также необходимо найти время для отдыха днём
Важно обеспечить беременной женщине эмоциональный покой. Особенно полезно провести 2-3 недели на свежем воздухе (на даче, в санатории), смена обстановки и регулярные прогулки уменьшают проявления токсикоза
С первых недель беременности следует отказаться от курения.
Беременной рекомендуют придерживаться диеты — питаться часто и понемногу, по 5-6 раз в день. Пища должна быть тёплой, не холодной и не слишком горячей. Рекомендуется временно исключить из рациона острую, кислую, жареную пищу, а также газированные напитки, поскольку это может спровоцировать тошноту и рвоту. Особенно это относится к беременным с хроническими заболеваниями пищеварительной системы.
Рекомендуется разобщение жидкой и твёрдой пищи, пить лучше за полчаса до или через час после еды.Важно достаточно много пить, чтобы избежать обезвоживания, но пить лучше часто, небольшими порциями.Желательно перекусывать как можно чаще в течение дня, так как пустой желудок провоцирует тошноту.При отвращении к пище нужно прислушиваться к своему организму, так как даже не совсем полезная, но желанная пища вам не навредит
Симптомы токсикоза
Как правило, токсикоз при беременности на ранних сроках сопровождается тошнотой и рвотой.
Кстати, новое исследование американских учёных доказало, что женщины, испытавшие тяготы раннего токсикоза, на 75% реже имели вероятность выкидыша. В данный момент учёные продолжают заниматься изучением этого феномена. Но вернёмся к собственно токсикозу.
Так вот, есть три степени тяжести токсикоза:
- При первой степени имеются частые позывы, рвота беспокоит до 5 раз в сутки, отмечается снижение веса до 3 кг;
- Для второй степени характерны рвота до 10 раз в сутки и снижение веса до 4 кг;
- Третья степень — частая и длительная рвота, потеря веса более 10 кг.
Сильный токсикоз изнуряет женщину, она не в состоянии заниматься домашними делами и ходить на работу.
До 12 недели беременности, когда проходит токсикоз, состояние улучшается, рвота больше не досаждает и появляется аппетит.
Вопросы пациенток про отеки и беременность
Отёки при беременности чаще всего физиологическое явление, но и нередко признак серьёзных клинических ситуаций
Важно сказать о беспокоящих вас отёках вашему доктору, гинекологу. Имеет смысл проконсультироваться у флеболога, дабы исключить патологию вен нижних конечностей
Бороться с отёками во время беременности поможет соблюдение определённого режима, указанного выше. Также необходимо следовать рекомендациям вашего акушера-гинеколога и флеболога.
Полностью избежать отёков во время беременности практически невозможно
Следует уделять внимание режиму и соблюдать рекомендации вашего доктора. Также, полезно уделять внимание динамике отёка, его симметричности
В случае сомнений, озвучивать их доктору.
Если появились отёки во время беременности нужно обратиться к акушеру-гинекологу, а также к врачу-флебологу.
Во время беременности неизбежна физиологическая отёчность. Тем не менее, необходимо держать отёки под контролем и в случае сомнения обращаться за медицинской помощью.
Как облегчить варикоз при беременности
Есть ряд советов по профилактике варикоза у беременных, соблюдение которых помогает облегчить течение болезни и уменьшает неприятные ощущения:
- Не скрещивайте ноги. Сидение, с закидыванием одной ноги на другую блокирует поток крови через и вены и может вызвать повышение давления.
- Поменяйте положение. Если нужно сидеть или стоять весь день на работе, нужно менять позу так часто, как это возможно. Это предотвращает скопление крови в ногах.
- Спите на левом боку. По мере того, как живот становится больше, лежать на спине будет тяжело. При варикозном расширении вен, постарайтесь спать на левом боку, а не на правом. Это препятствует давлению матки на вены брюшной полости, и помогает крови в ночное время оттекать от нижних конечностей.
- Поднимайте ноги. В течение дня чаще приподнимайте ноги. В идеале, они должны быть выше уровня сердца, чтобы сила гравитации помогала крови активнее течь. Лежа в постели, можно положить ноги на подушку, чтобы помочь кровотоку во время сна.
- Следите за употреблением соли. При приеме большого количества соли в кровеносные сосуды поступает больше жидкости, что может увеличить давление в венах. Избыток жидкости проникает в ткани и приводит к отекам. Пейте много воды, чтобы помочь вашему телу поддерживать правильный баланс жидкости.
- Следите за своим весом. Женское тело во время беременности меняется, будущая мама набирает вес. Чем выше масса тела, тем большее давление вес оказывает на вены нижних конечностей. Врач оценит прибавки и уточнит нормы веса 4.
Факторы риска варикоза при беременности
Варикозное расширение вен считается заболеванием с наследственной предрасположенностью . Если мать или бабушка страдали во время беременности варикозом, у женщины резко возрастает риск возникновения данной болезни.
Частота варикозного расширения вен увеличивается с возрастом, прибавкой веса и каждой последующей беременностью. Если женщина носит близнецов или тройняшек, риск заболеть варикозом у беременных на ногах возрастает вдвое.
Образ жизни и особенности работы (долгие часы стояния на ногах или неподвижного сидения) могут также провоцировать варикозное расширение вен.
Как влияют половые инфекции во время беременности?
Сразу стоит отметить, что наиболее уязвимый период для плода – это первый триместр беременности. Серьезные инфекции, проявляющиеся на этом сроке, чаще всего приводят к гибели эмбриона. Это связано с тем, что заболевание вызывает нарушения в развитии беременности, а также препятствует нормальной работе плаценты и хориона. Половые инфекции на поздних сроках беременности не оказывают такого губительного действия, так как у плода уже произошла закладка всех органов. В этот период половые инфекции матери могут вызвать поражение у ребенка некоторых органов, стать причиной рождения ребенка с малым весом или недоношенного.
Заражение плода при наличии половой инфекции у беременной женщины происходит двумя путями:
- гематогенным, то есть через кровь по пути плацента-пуповина;
- восходящим путем, то есть через половые пути, плодные оболочки и околоплодные воды.
Мнение эксперта
Во многом степень поражения плода определяется состоянием иммунитета матери. Ведь организм беременной женщины, в первую очередь, будет «работать» на защиту ребенка от имеющейся в организме инфекции, поэтому у молодой здоровой женщины неожиданное появление половой инфекции на позднем сроке беременности может никак не сказаться на ребенке. Однако это не стоит считать за правило.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Причины токсикоза
Однозначные первопричины токсикоза назвать нельзя, точнее, если их начать перечислять, то выйдет огромный список, который начнется с рациона, а закончится генетическими особенностями породы. Однако, как проявляется токсикоз у кошек известно:
Утренняя рвота, светлая, пенная, без вкраплений крови или желчи.
Слабость и сонливость.
Нервозность, настойчивость, требование ласки.
Плохой аппетит.
Нездоровый вид шерсти.
Заметив симптомы токсикоза, не паникуйте, приятного мало, но это не болезнь, а нормальная физиологическая реакция на изменение гормонального фона. Обычно, токсикоз появляется со 2 по 4 неделю и длится около 10 дней. Токсикоз у беременных кошек на ранних сроках явление редкое и кратковременное, не требующее лечения. Если вас слишком настораживает состояние животного, телефонная консультация или вызов врача на дом не повредит.
Чем опасен поздний токсикоз (гестоз)
Гестоз опасен тем, что может вызвать отслоение плаценты, гипоксию плода, самопроизвольное прерывание беременности, а также нанести вред здоровью беременной. К сожалению, во многих странах именно гестоз – основная причина материнской смертности от отека мозга или инсульта. Если состояние беременной женщины тяжелое, скорее всего, вопрос пойдет об экстренном родоразрешении.
Поэтому в том случае, если вы заметили у себя хоть малейшие признаки позднего токсикоза, следует немедленно обратиться к врачу.
Лучшее лечение – это профилактика. И для токсикозов, раннего токсикоза беременных и гестоза, это правило тоже не является исключением.
Гипертония, болезни почек и различные патологии внутренних органов, инфекции, лишний вес, диабет – это факторы группы риска для гестоза. Такие женщины должны особенно тщательно контролировать свое состояние, регулярно посещать врача, ограничивать употребление соли и жидкости.
Учеными доказано, что прием витамина В6 помогает предупредить токсикоз на ранних сроках. Поэтому будущим мамам часто назначают витамин В6 в сочетании с магнием или витаминами группы В для профилактики токсикоза. Однако именно это назначение беременные часто игнорируют.
Один из факторов риска развития гестоза – это высокий уровень гомоцистеина в крови, который возникает при недостатке фолиевой и витаминов группы В. Увы, многие не считают нужным принимать фолиевую после первого триместра. А между тем, исследования показывают, что поступление фолиевой в третьем семестре помогает справиться с ранними проявлениями гестоза.
Также показано, что полиненасыщенные жирные кислоты группы Омега-3 уменьшают риск развития преэклампсии и преждевременных родов при гестозе. Поэтому Омега-3 рекомендуют принимать будущим мамам из группы риска.
Хорошим выбором станет комплекс Прегнотон Мама. Он содержит витамины группы В, в том числе В6 и фолаты, а также Омега-3. Прегнотон Мама можно принимать на протяжении всей беременности, поэтому он может использоваться как для профилактики токсикоза на ранних сроках, так и для снижения вероятности развития гестоза. Кроме того, Прегнотон Мама поможет обеспечить необходимыми витаминами и минералами не только будущую маму необходимыми витаминами, но и малыша.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИЭКСПЕРТОВ.
Чем грозит низкое плацентарное расположение?

Данная патология считается опасной для жизни и здоровья как ребенка, так и его матери. К наибольшим рискам относятся:
- Выкидыш или преждевременные роды. Вероятность такого исхода обусловлена тем, что при плацентарной недостаточности матка испытывает более высокие нагрузки, чем при нормальной беременности. Любое физическое напряжение и даже психический стресс могут вызвать интенсивные маточные сокращения, изгоняющие плод наружу. Притом вероятность этого сохраняется на протяжении всего срока беременности.
- Предлежание плода. Если плацента сформировалась низко на раннем сроке беременности, то риск неправильного расположения плода повышается на 50%. Развиваясь в животе матери, будущий ребенок стремится занять такую позицию, чтобы его голова как можно меньше соприкасалась с чем-либо – включая «детское место». Поперечное или тазовое предлежание плода делает невозможными естественные роды и является патологическим состоянием, угрожающим и ему самому, и его матери.
- Гипоксия плода. При нижнем предлежании плаценты ухудшается кровоснабжение эмбриона питательными веществами и кислородом. Хроническая и острая гипоксия вызывает необратимые изменения в головном мозге ребенка, задержку его внутриутробного развития, а во время родов способна привести к его смерти.
- Маточные кровотечения. Это осложнение грозит женщине с плацентарной недостаточностью на всем протяжении беременности. Особенно этот риск велик на поздних сроках, когда плод становится достаточно крупным и сильнее давит на стенки матки, повышая вероятность отслойки плаценты от эндометрия. Несильные, но регулярные кровотечения провоцируют развитие у матери анемии, которая, в свою очередь, является одной из причин хронической эмбриональной гипоксии. При сильном отслоении плаценты возможно развитие обширного кровоизлияния с геморрагическим шоком, фатальным и для женщины, и для ее ребенка.
Все указанные осложнения делают предлежание плаценты опасной патологией. Поэтому при ее обнаружении женщина попадает в группу риска. В зависимости от вида патологии врачи разрабатывают специальную стратегию лечения, которая позволит сохранить жизнь как самой матери, так и ее ребенку.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Причины изжоги при беременности
Изжога (кислотная диспепсия) представляет собой неприятное ощущение жжения в грудной клетке и ротовой полости. У беременных изжога может сопровождаться тошнотой, рвотой, болезненными ощущениями в горле, животе и желудке, а также расстройством механизма глотания. Также изжога во время беременности чревата нарушением сна и приема пищи.
Рассмотрим основные причины появления изжоги при беременности.
Гормональные изменения
Во время беременности повышается уровень выработки прогестерона, или так называемого гормона беременности. Он отвечает за то, чтобы расслаблять мускулатуру матки во избежание прерывания беременности. Сложность заключается в том, что действие этого гормона распространяется также на пищевод, желудок и кишечник.
Между пищеводом и желудком расположен сфинктер, который должен закрываться после того, как еда попадает в желудок. Но под воздействием прогестерона работоспособность сфинктера ухудшается, из-за чего пища возвращается в пищевод, причем с соляной кислотой, что усугубляет ситуацию. Кроме того, из-за нарушения гормонального фона повышается кислотность желудочного сока, что тоже провоцирует появление изжоги.
Механическое воздействие
Со второго триместра размеры матки значительно увеличиваются, поэтому возникает давление на органы ЖКТ. Объем желудка при этом уменьшается, из-за чего создаются условия для вбрасывания содержимого желудка в пищевод.
Изжога может возникать из-за набранного веса, поскольку под воздействием лишних килограммов кровяное давление начинает воздействовать на брюшную полость. Желательно избегать тесной одежды, так как если одежда сдавливает и обтягивает живот, это может провоцировать выделение кислоты из желудка.
Употребление определенных продуктов.
Во время беременности изжогу могут вызывать следующие виды пищи:
- Жирная еда (рыба, мясо).
- Кисломолочная продукция (ряженка, кефир и т.п.).
- Выпечка.
- Фаст-фуд.
- Некоторые виды фруктов: цитрусовые, киви, зеленые яблоки, жимолость, смородина.
- Помидоры.
- Шоколад.
- Копчености.
- Маринады.
- Газированные напитки.
- Яйца вкрутую.
Как предотвратить и лечить опухание и кровоточивость десен при беременности
Гингивит является обратимым состоянием, до момента перехода в периодонтит, когда возникают тяжелые повреждения десен и челюстных костей.
Профилактика заболевания
Единственная мера, которая требуется от беременной для профилактики и лечения болезни – это соблюдение ежедневной гигиены полости рта.
Следующие советы помогут беременным женщинам поддерживать ваши зубы в порядке:
Как только вы поняли, что ждете ребенка, посетите стоматолога для консультации и профессиональной гигиенической чистки рта
Если у вас уже были проблемы с деснами, важно нанести визит к врачу как можно раньше.
Чистите зубы щеткой с мягкой щетиной минимум утром и вечером, а также после приема пищи и всегда после рвоты.
Используйте специальную зубную нить как минимум раз в день по 5 минут, чтобы удалить налет между зубами и с линии десен.
Пересмотрите свое питание, особенно держите под контролем потребление сахара.
Можно ли на ранних сроках беременности делать рентген и удаление зубов
Беременность настолько ответственный период для женщины, что любое недомогание вызывает у них страх. Обращаться к врачам не хотят, боясь, что лечение навредит ребенку. Что же делать, если разболелся зуб и боль становится нетерпимой? Двух мнений быть не может: только стоматолог сможет принять решение о лечении. Если требуется уточнить диагноз, женщине предлагают сделать рентгеновский снимок зуба. По мнению специалистов, в первые три месяца беременности делать этого нежелательно. Но по усмотрению врача, в исключительных случаях, к которым и относится острая зубная боль при беременности, возможно осуществление рентгена на маломощных показателях с применение свинцового одеяла.
Рентген зуба
Выполнение рентгена зуба у беременных на ранних сроках для их безопасности требует соблюдения ряда условий, а именно:
- тело женщины укрывают свинцовым фартуком, не пропускающим рентгеновские лучи;
- рентгеновский луч должен быть направлен строго на больной зуб;
- категорически запрещено подвергать действию лучей соседние с больным участком области десны.
Величина полученного излучения во время рентгена сравнима с 2-мя часами пребывания на солнце.
Применение анестезии
Состав современной анестезии позволяет осуществлять местное обезболивание зубов беременным женщинам. Каждый стоматолог-терапевт прекрасно знает о специальной анестезии, применяемой при лечении. Поэтому существуют общие рекомендации при анестезии, которые следует знать:
- использовать анестетические препараты, не оказывающие вредного воздействия на здоровье будущего малыша. Требуется предупреждать стоматолога о текущем месяце беременности и общем состоянии вашего здоровья;
- применять только местное обезболивание, чтобы лекарство не попало в систему кровообращения;
- запрещено использовать лидокаин в качестве обезболивающего для беременных, по причине того, что лекарство может навредить нормальному развитию плода: замедляет дыхание, вызывает повышение давления.
Удаление зубов или протезирование
В сложных случаях врач стоматолог может рекомендовать беременной удаление больного зуба, если он не подлежит лечению или восстановлению. Никакой опасности для плода эта процедура не несет. Но следует опасаться после удаления зуба переохлаждения или перегрева раны, т.к. может начаться воспалительный процесс открытой раны. Поэтому заблуждение, что удаление зуба при беременности противопоказано, всего лишь заблуждение. Как и еще одно – протезирование зуба.
Современная стоматология позволяет осуществлять протезирование зуба, при условии отсутствия каких либо осложнений или наличия заболевания у беременной.
Чем грозят больные зубы матери
Угроза больных зубов матери для её ребенка вполне ощутима. Если у беременной женщины больные зубы, то это может привести к следующим болезням у ребенка:
- Сильная боль, которую вызывает не вылеченный зуб, оказывает прямое воздействие на организм беременной женщины. Это воздействие имеет прямое отношение к будущему состоянию ребенка. Специалисты называют эту угрозу – психотравмирующим фактором.
- Попадающие от больного зуба в организм матери инфекции, негативно влияют на организм ребенка. Это может стать причиной самых разнообразных осложнений у новорожденного.
- Во время зубной боли также может произойти интоксикация. Происходит это из-за поражения пародонта. Интоксикация определяется повышенной температурой, а также нарушением пищеварения, токсикозом. Это может привести к гипоксии у плода, а у матери к позднему гестозу.
- Применение запрещенных препаратов при лечении зуба во время беременности. Если вам врачи делают обезболивающий укол, а после этого предлагают выполнить аппликацию, вам стоит поинтересоваться тем, какое лекарство они собираются использовать. Беременным женщинам нельзя использовать такие препараты:
- Лидокаин – препарат используется для анестезии. Последствием приема данного лекарства является слабость в организме, вызывающую головокружение, низкое давление.
- Натрий фторид – этот препарат используют для того, чтобы вылечить кариес. Это лекарство может вызвать тахикардию, что негативно отразится на развитии плода.
- Имудон – препарат используется для того, чтобы вылечить болезни в ротовой полости. Последствия применения этого лекарства до сих пор неизвестны.


