Как работает общий наркоз?
Точные механизмы общей анестезии не известны. Общая теория заключается в том, что их действие индуцируется изменением активности мембранных белков в нейрональной мембране, возможно, путем расширения определенных каналов.
Из всех лекарств, используемых в медицине, общие анестетики являются необычным случаем. Вместо одной молекулы, действующей в одном месте для получения ответа, существует огромное разнообразие соединений, каждое из которых вызывает довольно похожие, но широко распространенные эффекты, включая анальгезию, амнезию и неподвижность.
Общие анестезирующие препараты варьируются от простого спирта (СН 3 СН 2 ОН) до сложного севофлурана (1,1,1,3,3,3-гексафтор-2- (фторметокси) пропан). Кажется маловероятным, что такие разные молекулы могли бы активировать только один специфический рецептор.
Известно, что общие анестетики действуют в ряде участков центральной нервной системы (ЦНС)
Важность этих сайтов для индукции анестезии полностью не поняты, но они включают в себя:
Кора головного мозга: внешний слой мозга участвует в задачах, связанных с памятью, вниманием, восприятием и другими функциями
Таламус: его функции включают передачу информации от органов чувств к коре головного мозга и регулирование сна, бодрствования и сознания.
Ретикулярная активирующая система: важна для регулирования циклов сна и бодрствования
Спинной мозг: передает информацию от мозга к телу и наоборот.
Известно также, что в общей анестезии участвует ряд различных нейротрансмиттеров и рецепторов:
- Рецепторы N- метил-D-аспарагиновой кислоты (NMDA): некоторые общие анестетики связываются с рецепторами NMDA, включая кетамин и закись азота (N 2 O). Известно, что они важны для контроля синаптической пластичности и функций памяти.
- 5-гидрокситриптамин(5-НТ) рецепторы: обычно активируются нейротрансмиттером серотонина, они играют роль в контроле высвобождения ряда других нейротрансмиттеров и гормонов
- Рецептор глицина: глицин может действовать как нейромедиатор и выполняет ряд функций. Было показано, что улучшить качество сна.
Хотя общие анестетики хранят много загадок, они чрезвычайно важны в хирургии и медицине в целом.
Как проводится ингаляционная анестезия
Оснащение, необходимое для проведение ингаляционной анестезии в клинике:
- система подачи кислорода (баллон, концентратор, кислородная станция),
- наркозно-дыхательнай аппарат,
- индукционные камеры, маски, оборудование для обеспечения проходимости дыхательных путей,
- непосредственно сам анестетик.
Существует несколько способов доставки анестезирующей смеси пациенту. Врач может использовать индукционную камеру, маску, либо вводить анестетик через эндотрахеальную трубку. Каковы основные отличия методов?
Камера для индукции (вводного наркоза) представляет собой прозрачный контейнер, в который помещается пациент. Анестетик подается непосредственно в замкнутое пространство контейнера. Тем самым при минимальном физическом контакте пациент входит в состояние анестезии. Недостатки этого метода подачи газа включают невозможность четко контролировать глубину анестезии, проводить аппаратный мониторинг (капнографию, пульсоксиметрию и т.д.), большой расход анестетика и, соответственно, вред для персонала. К такого рода индукции прибегают у диких и лабораторных животных, а также у чрезмерно агрессивных пациентов.
Анестезирующую смесь также можно подавать с помощью маски. Для этого маска должна быть советующего размера для предотвращения утечек анестетика. Основные преимущества и недостатки схожи с таковыми у индукционной камеры, отличия лишь в возможной предварительной седации пациента (не каждое животное даст надеть на себя маску) и в необходимости фиксации животного на момент вводной анестезии.
Подача препарата через эндотрахеальную трубку является основным методом, используемым в анестезиологической практике. Анестетик попадает в легкие через трубку из нетоксичного пластика, поливинилхлорида (ПВХ). Предшествующая интубация (введение трубки) обычно проводится под воздействием внутривенного анестетика короткого действия. Такой тип подачи препарата позволяет поддерживать проходимость дыхательных путей и мониторировать состав газов в смеси.
Преимущества эпидуральной анестезии при родах (кесаревом сечении)
- Роженица находится в сознании, для того чтобы получить удовольствие, при первом крике её малыша;
- Обеспечивает относительную стабильность сердечно — сосудистой системы, в отличие от общего наркоза, при котором во время введение в анестезию или при низкой дозе анестетика давление и пульс повышаются;
- Можно использовать в некоторых случаях при полном желудке, общий наркоз при полном желудке не используется, так как может быть заброс желудочного содержимого в дыхательную систему;
- Не раздражает дыхательные пути (при общем они раздражаются интубационной трубкой);
- Используемые препараты не оказывают токсического влияния на плод, так как не попадает анестетик в кровь;
- Не развивает гипоксию (недостаток кислорода) роженицы, в том числе и плода, в отличие общего наркоза, при котором может развиться гипоксия, в результате многократного интубирования, неправильная настройка аппарата для искусственной вентиляции лёгких;
- Длительная анестезия: сначала эпидуральную анестезию можно применять для ослабления боли при родах, в случае осложнённых родов, при увеличении дозы анестетика, можно провести и кесарево сечение;
- В хирургии эпидуральную анестезию, используют против послеоперационной боли (с помощью введения анестетика, в эпидуральное пространство через катетер).
Относительные противопоказания к вакцинации
Это временные противопоказания, которые обычно отменяют после исчезновения их причин: откладывать или нет прививку, решает врач. Типичные основания для временной отмены вакцинации:
- Возможный контакт с зараженным человеком или близость к очагу эпидемии
- Любые заболевания в острой фазе
- Обострение хронических болезней
- После хирургических операций
- После переливания крови
К вопросу вакцинации можно вернуться через 2-4 недели после полного выздоровления, или сделать прививку в один из периодов ослабления хронической патологии – опять же решает врач. Если речь идет о нетяжелых кратковременных болезных типа ОРВИ, прививку можно ставить сразу же после нормализации основных симптомов заболевания, например, температуры.
Другие приложения
Местная анестезия также может быть использована для диагностики некоторых хронических состояний и для облегчения боли после операции.
Исследования показали, что местная анестезия может быть более полезной, чем опиоиды, такие как морфин, для лечения боли после полной операции по замене коленного сустава.
В 2010 году результаты исследования на грызунах в Турции показали, что местные анестетики могут ослабить некоторые симптомы воспалительного заболевания кишечника (ВЗК).
Любой, кто вводит анестетик любого типа, должен быть соответствующим образом обучен и квалифицирован.
Осложнения острого парапроктита
Самые грозные осложнения острого парапроктита — распространение воспаления на клетчаточные пространства таза, гнойное расплавление стенки прямой кишки выше уровня аноректальной линии. В этом случае кишечное содержимое попадает в параректальную клетчатку и открывается возможность широкого распространения инфекции. Отмечены случаи гнойного расплавления уретры. Учитывая непосредственное соседство с тазовой брюшиной, сообщение тазовой клетчатки с забрюшинной, нельзя исключить возможность прорыва гноя в брюшную полость и забрюшинное пространство. Такие осложнения, как правило, возникают при запоздалом обращении к врачу пожилых, ослабленных больных, при наличии сахарного диабета, сосудистых расстройств и т. п. При позднем обращении больных и при несвоевременно выполненной операции возможно развитие гнилостного процесса на фоне парапроктита, начавшегося как банальный.
Кроме того, возможны и другие осложнения острого парапроктита: прорыв гноя из одного клетчаточного пространства в другое, прорыв гнойника (пельвиоректального) в просвет прямой кишки или влагалище, прорыв гноя из полости абсцесса через кожу промежности (спонтанное вскрытие).
После вскрытия гнойника спонтанно или хирургическим способом без ликвидации гнойного хода и пораженной крипты в дальнейшем, как правило, формируется свищ прямой кишки. Если свищ не образовался, но при этом остался очаг воспаления в области анальных желез и межсфинктерного пространства, то через какое-то время возникает рецидив острого парапроктита.
Как снизить вероятность возникновения осложнений при даче анестезии?
Задача владельцев и ветеринарного врача-анестезиолога максимально снизить возможность возникновение осложнений при проведении анестезии у животного. Эффективно можно бороться только с тем противником, о котором ты знаешь все. Чем меньшим объемом информации о животном обладает врач на момент проведения наркоза, тем больше вероятность возникновения всяческих неприятных неожиданностей, как во время самой анестезии, так и после нее.
Идеально подготовленное к анестезии животное – это животное, прошедшее предоперационный прием анестезиолога, кардиолога, сдавшее анализы крови и мочи, анализы на хронические летальные вирусные инфекции (если мы говорим о кошках), УЗИ брюшной полости и обзорный рентген грудной клетки так же будут весьма кстати. Каждое животное перед наркозом проходит вышеперечисленные процедуры – несбыточная мечта ветеринарного врача-анестезиолога. К сожалению, обо всем этом ветеринарным анестезиологам приходится только мечтать, ибо в действительности рутинное поголовное полномасштабное исследование животных практически не возможно, т. к. стоимость всех «подготовительных» процедур может в несколько раз превышать стоимость самой операции, что далеко не все владельцы могут себе позволить. Поэтому многие животные допускаются к проведению анестезии сразу после приема анестезиолога без дополнительных исследований. Если они молодые, клинически здоровые и не относятся к породам, генетически предрасположенным к тем или иным заболеваниям сердечно-сосудистой системы или других жизненно важных органов. Если на приеме врач-анестезиолог выявил у животного признаки проблем со здоровьем или подозревает их наличие, то животное отправляется на дополнительные исследования. Объем дополнительных исследований, необходимых для исследования животного перед операцией, определяется в отдельном конкретно взятом случае. Как правило, обязательно берется клинический и биохимический анализ крови и проводится кардиологическое обследование.
Рекомендации специалистов в ранний послеоперационный период
В течение первых 4-6 часов после операции нельзя пить и вставать с кровати. До утра следующего дня после операции можно пить обычную воду без газа, порциями по 1-2 глотка каждые 10-20 минут общим объемом до 500 мл. Через 4-6 часов после операции пациент может вставать. Вставать с кровати следует постепенно, вначале посидеть какое-то время, и, при отсутствии слабости и головокружения можно встать и походить возле кровати. В первый раз вставать рекомендуется в присутствии медицинского персонала (после длительного пребывания в горизонтальном положении и после действия медицинских препаратов возможнее ортостатический коллапс — обморок).
На следующий день после операции можно свободно передвигаться по стационару, начинать принимать жидкую пищу: кефир, овсяную кашу, диетический суп и переходить к обычному режиму употребления жидкости. В первые 7 суток после оперативного вмешательства категорически запрещено употребление любых алкогольных напитков, кофе, крепкого чая, напитков с сахаром, шоколада, сладостей, жирной и жареной пищи. Питание пациента в первые дни после лапароскопической холецистэктомии может включать кисломолочные продукты: обезжиренные творог, кефир, йогурт; каши на воде (овсяную, гречневую); бананы, печеные яблоки; картофельное пюре, овощные супы; отварное мясо: нежирная говядина или куриная грудка.
При обычном течении послеоперационного периода дренаж из брюшной полости удаляют на следующий день после операции. Удаление дренажа безболезненная процедура, проводится во время перевязки и занимает несколько секунд.
Пациенты молодого возраста, после операции по поводу хронического калькулезного холецистита могут быть отпущены домой на следующий день после операции, остальные пациенты обычно находятся в стационаре в течение 2 дней. При выписке вам выдадут больничный лист (если он вам необходим) и выписку из карты стационарного больного, где будет изложен ваш диагноз и особенности проведения операции, а также рекомендации по режиму питания, физических нагрузок и медикаментозного лечения. Больничный лист выдается на время пребывания пациента в стационаре и на 3 дня после выписки, после чего необходимо его продления у хирурга поликлиники.
Уход за послеоперационными швами
В стационаре на послеоперационные раны, располагающиеся в местах введения инструментов будут наложены специальные наклейки. В наклейках «Тегадерм» (они выглядят как прозрачная пленка) возможно принимать душ, наклейки «Медипор» (пластырь белого цвета) перед приемом душа нужно снять. Душ можно принимать начиная с 48 часов после оперативного вмешательства. Попадание воды на швы не является противопоказанным, однако не следует мыть раны с гелями или мылом и тереть мочалкой. После принятия душа следует смазать раны 5% раствором йода (либо раствором бетадина, либо бриллиантовым зеленым, либо 70% этиловым спиртом). Раны можно вести открытым методом, без повязок. Прием ванн или купание в бассейнах и водоемах запрещается до снятия швов и в течение 5 дней после снятия швов.
Швы после лапароскопической холецистэктомии снимают на 7-8 сутки после операции. Это амбулаторная процедура, снятие швов проводит доктор или перевязочная медицинская сестра, процедура является безболезненной.
Виды тимпанопластики
Мирингопластика – восстановление целостности барабанной перепонки. Такой вид тимпанопластики показан пациентам, у которых сохранены и подвижны все слуховые косточки в барабанной полости, нужно лишь закрыть перфорацию барабанной перепонки. Материалом для мирингопластики служит аутотрансплантат – лоскут кожи с подлежащими слоями берется за ухом у пациента. Собственные ткани хорошо приживаются и не отторгаются организмом, в чем их огромное преимущество в отличие от инородных материалов.
Тимпанопластика с оссикулопластикой – реконструкция не только барабанной перепонки, но и разрушенных слуховых косточек. При хроническом гнойном среднем отите слуховые косточки (их три – молоточек, наковальня и стремечко, их соединения друг с другом напоминают микроскопический сустав) могут быть повреждены вследствие постоянного воспалительного процесса. Без них невозможно проведение звука к воспринимающим нервным окончаниям внутреннего уха. Поэтому недостающие элементы этих косточек замещаются искусственными протезами слуховых косточек, изготовленных из тифлона, биокерамики и других синтетических материалов. В нашей клинике используются современные титановые протезы фирмы «Kurz». Если цепь слуховых косточек имеет минимальные разрушения, то возможно обойтись без искусственных материалов – сохранные элементы несколько перестраиваются, с сохранением их подвижности. Завершающим этапом хирургического вмешательства является мирингопластика.
В случае срастания двух поверхностей среднего уха после осложнения отитами, возможно проведение восстановления барабанной полости с помощью остатков барабанной перепонки и трансплантантов, соединяющих ткани между собой.
Все виды тимпанопластики проводятся с помощью современного микроскопа для отохирургии фирмы «Karl Storz».
Инфильтрационная анестезия
Классическая «заморозка», которая применяется в стоматологии при проведении практически любых манипуляций. Препарат вводится под слизистую, в надкостницу или непосредственно в кость. В зависимости от процедуры и болевого порога пациента выбирается нужная дозировка – к примеру, при остром пульпите или сложном удалении зуба используется бо́льшая концентрация лекарственного средства. Если пациент боится уколов, дополнительно может быть применена аппликационная анестезия для обезболивания места введения иглы, или же седация ксеноном.
При проведении процедуры врач обязательно учитывает анатомию челюстной системы. К примеру, на нижней челюсти альвеолярная кость более плотная, поэтому анестезия менее действенная. На верхней челюсти при проведении манипуляций в районе зубов мудрости существует риск задеть иглой одну из ветвей лицевого нерва, что чревато развитием невралгии. Врачи клиники имеют необходимую квалификацию, поэтому даже самая сложная анестезия проводится совершенно безопасно для пациента.
Препараты для эпидуральной анестезии
Выбор анестетика в первую очередь зависит от цели эпидуральной блокады – является ли она основным методом анестезии, применяется в качестве дополнения к общей анестезии или используется для анальгезии. Наиболее распространенные препараты для ЭА: местные анестетики, опиоиды, альфа-2 агонисты.
В нашей клинике альфа-2 агонисты не используются, так как даже при эпидуральном введении приводят к значительным системным эффектам, в частности, вызывают гипотензию.
В зависимости от продолжительности оперативного вмешательства применяются анестетики короткого или длительного действия. К анестетикам короткого действия относятся лидокаин, новокаин, длительного – бупивакаин, ропивакаин.
Низкие концентрации местных анестетиков обеспечивают анальгезию без двигательной блокады. Более высокие концентрации обеспечивают полную сенсорную и двигательную блокады.
Добавление к местным анестетикам вспомогательных препаратов, особенно опиоидов, в большей степени влияет не на продолжительность блокады, а на ее качество. Адреналин, в свою очередь, пролонгирует действие местных анестетиков (в частности, лидокаина и новокаина).
Виды аппликационной анестезии
Прижигание. Для устранения чувствительности используются нитрат серебра или жидкого азота. Вещества наносятся на несколько секунд на область обработки ватной палочкой или тампоном. Главный недостаток прижигания – риск серьезного ожога зубного нерва или слизистой оболочки. Данное осложнение появляется, если передержать препарат на долю секунды.
Обезвоживание. Тампон смачивается гидрокарбонатом калия, натрия или магния. Эти вещества уменьшают количество влаги в тканях слизистой оболочки, после чего десна теряет чувствительность. Твердые ткани дентина не могут быть обезболены методом обезвоживания.
Физиологическая анестезия. Используются препарат в форме пасты или геля. Основными действующими веществами являются сульфиды, глицерофосфаты и стронций. Большая эффективность и длительность физиологической аппликационной анестезии обусловлена консистенцией применяемых препаратов.
Полное местное обезболивание. Путем инъекции вводятся такие препараты, как лидокаин, бензокаин, ультракаин
Здесь важно правильно рассчитать дозировку медикаментов и определить метод аппликации (с помощью компресса или спрея).
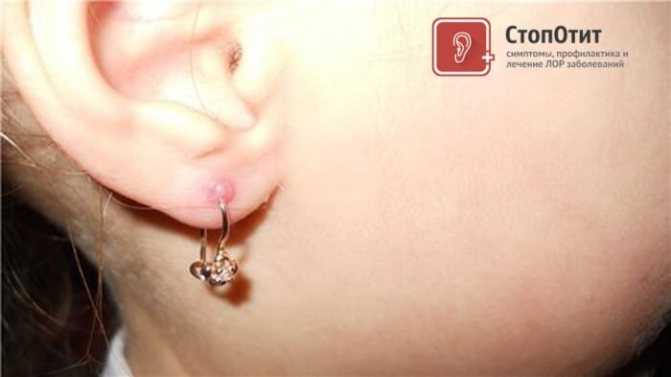
Почему после прокола воспаляются мочки
Наиболее часто ушная мочка воспаляется непосредственно после прокола. В этот период она сильно отекает и при касании возникает интенсивный болевой синдром. При этом воспаление может сопровождаться выделениями различного характера, чаще – гнойными. При наличии отделяемого требуется без промедления начинать лечение осложнения, так как в дальнейшем это воспаление может стать провоцирующим фактором различных системных заболеваний.
Для того чтобы определить первопричину воспаления требуется обратиться к отоларингологу, который разбирается в заболеваниях уха и сможет определить степень тяжести процесса. Доктор после проведения диагностических мероприятий, сможет подобрать оптимальное лекарственное средство для борьбы с возбудителем патологического состояния уха.
Не всегда воспаление мочки уха после прокола свидетельствует о проникновении вредоносных микроорганизмов в раневую поверхность. Нередко подобное состояние является следствием травматического повреждения целостности тканей ушной раковины и временной слабости иммунной системы. В этом варианте для ликвидации воспалительного процесса будет достаточно регулярно использовать дезинфицирующие и ранозаживляющие средства, а также принимать витаминно-минеральные комплексы. Такая реакция организма объясняется следующими физиологическими процессами:
- во время прокола ткани ушной раковины были серьезно травмированы;
- липидный баланс в мочке нарушается;
- сальные железы начинают функционировать активнее;
- происходит закупорка протоков продуцируемым секретом.
Когда имеются подозрения на инфекционное поражение, пренебрегать консультацией со специалистом не рекомендуется.
АНЕСТЕЗИЯ
Отделение анестезиологии было открыто в
1986 году. За время работы накоплен большой опыт оказания
анестезиологической помощи при ведении родов, послеоперационного
периода и лечения гестозов (токсикозов беременных).
В отделении находится современная аппаратура и оборудование,
позволяющие на самом высоком уровне оказывать необходимую
медицинскую помощь, включая широкий спектр анестезиологических
пособий.
Женщинам, имеющим родовой сертификат, для обезболивания
родов бесплатно может быть сделана перидуральная анестезия.
Эта манипуляция заключается во введении в перидуральное
пространство катетера, через который вводятся растворы местных
анестетиков. Перидуральное пространство находится в области
позвоночника и представляет собой канал, заполненный рыхлой жировой
клетчаткой, через который проходят нервные волокна. Поэтому при
введении в это пространство анестезирующего раствора блокируются
болевые импульсы, поступающие от иннервируемых ими органов.
Показаниями к проведению перидуральной анестезии в родах
являются:
- дискоординация родовой деятельности;
- стимуляция родовой деятельности окситоцином, сопровождающаяся
выраженной болезненностью схваток; - преэклампсия (токсикоз беременных);
- наличие экстрагенитальной патологии (артериальная гипертензия,
пороки сердца и др.); - выраженная болезненность схваток.
Противопоказания:
- отказ пациентки;
- кожная инфекция в месте пункции;
- сепсис;
- гиповолемия (артериальное давление меньше 90/60 мм.рт.ст.)
- анемия (гемоглобин меньше 90 г/л)
- выраженные аномалии позвоночника;
- нарушения свертываемости крови;
- аллергия к местным анестетикам, использующимся при
проведении анестезии.
Перидуральная анестезия является самым эффективным методом
обезболивания родов. Она способствует ускорению раскрытия маточного
зева и устранению так называемых «мышечных спазмов» в
области нижнего сегмента матки и приводит к ликвидации длительных
спастических сокращений миометрия.
В месте с тем, адекватное обезболивание родов, сопровождающихся
аномалиями родовой деятельности, может ускорить
открытие шейки матки в 1,5 — 3 раза, т.е. устранить
дискоординацию родовой деятельности вследствие уменьшения выброса
катехоламинов (гормонов стресса) и нормализации маточного кровотока.
Спазмолитическое влияние длительной перидуральной анестезии на
сосуды маточно-плацентарного кровотока способствует
предупреждению гипоксических состояний плода.
Следует помнить, что перидуральная анестезия является инвазивной
процедурой и не лишена нежелательных побочных эффектов и осложнений.
К осложнениям перидуральной анестезии относятся:
- прокол твердой мозговой оболочки (1% случаев);
- гипотензия – снижение артериального давления на 30-40
мм.рт.ст. (3% случаев); - неврологические осложнения –повреждения нервных корешков
(0,06% случаев); - инфекционные осложнения (0,4 %);
- непреднамеренное попадание иглы или катетера в просвет
сосуда (3 %).
Боль в спине, вопреки
распространенному мнению, не является осложнением перидуральной
анестезии!
Седация и наркоз – это безопасно?
Да, если они проводятся профессиональными врачами, которые имеют большой опыт работы и прошли соответствующее обучение (а для проведения общего наркоза также требуется наличие лицензии – тут уже нужен анестезиолог-реаниматолог), то процедура будет совершенно безопасной. Кроме того, при сложной и длительной имплантации использование седации является даже предпочтительной – вы меньше устаете, вам не нужно сосредотачиваться на том, чтобы в течение нескольких часов держать рот открытым и фиксировать голову в определенном положении. Для вас 3-4 часа операции проходят в одно мгновение. Вы будете находиться под контролем специалистов, а перед операцией сдадите достаточно обширный перечень анализов для качественной подготовки к лечению и выбора наиболее подходящего, безопасного препарата.
1 Зорян Е.В. Ошибки и осложнения при проведении местной анестезии в стоматологии, 2007.
Литература
- BSAVA Manual of Canine and Feline Anaesthesia and Analgesia / Chris Seymour, Robin Gleed; Bsava, 2009.
- Veterinary anaesthesia: principles to practice / Alex Dugdale; Paperback, 2010.
- Epidural morphine vs hydromorphone in post-Caesarean section patients / Halpern S. H., Arellano R., Preston R., et al.; Canad J Anaesth, 1996.
- Epidural analgesia in the dog and cat / Jones R. S.; Vet J, 2001.
- Complications associated with the use of indwelling epidural catheters in dogs: 81 cases (1996-1999) / Swalander D. B., Crowe D. T. Jr, Hittenmiller D. H. et al.; JAVMA, 2000.
- Epidural catheter analgesia in dogs and cats: Technique and review of 182 cases (1991-1999) / Hansen B. D.; Vet Emerg Crit Care, 2001.
Используемые препараты
Для аппликационной анестезии применяют следующие препараты:
- Лидокаин. Может быть в жидкой форме или в виде гелей, спреев, мазей. Препарат отличается быстродействием. Длительность сохранения эффекта составляет 25-30 минут. Лидокаин нельзя применять у детей в возрасте до 10 лет, у беременных и кормящих женщин.
- Десенсетин. Это гель, основным компонентом которого является 15% гидрохлорид лидокаина. Его действие начинается уже через 10 секунд после нанесения. Десенсетин широко применяют при удалении зубного камня и лечении пародонтологических заболеваний. Достоинством препарата является тот факт, что при попадании на язык он не вызывает жжения и неприятных вкусовых ощущений за счет наличия в составе ароматических добавок.
- Бумекаин. Может быть в форме мази или жидкости в ампуле. Бумекаин допускается к использованию у пациентов, которые пережили инфаркт незадолго до стоматологического лечения. Препарат оказывает деликатное воздействие, а длительность эффекта достигает 40-45 минут.
- Тетракаин. Интенсивность воздействия данного медикамента аналогична бумекаину. Однако, тктракаин обладает высокой токсичностью, поэтому не применяется у пациентов с ослабленным иммунитетом и в возрасте до 18 лет. Если неправильно рассчитать дозировку препарата, то образуются грубые келоидные рубцы на внутренней поверхности щек и на деснах.
- Дисилан. Это очень эффективный анестетик по приемлемой цене. Он выпускается в форме аэрозоли. В основу препарата входит 30% маслянистый раствор бензокаина, который действует в течение 15-20 минут. Этот период зависит от чувствительности пациента. Дисилан обладает минимумом побочных эффектов, поэтому часто применяется при лечении детей.
- Диплен ЛХ. Представляет собой самоклеящиеся полоски, имеющие 2 слоя и образующие пленку, которую в последствии легко удалить. Первый слой полосок – хлоргексидин. Это вещество обезвоживает область обработки. В качестве антисептика выступает лидокаиновый гель. Диплен применяют в комплексе с другими методами анестезии (через полоски можно ввести иглу для инъекции).
Для того, чтобы анестезия была эффективной и продлилась необходимое количество времени, специалист должен правильно подобрать препарат и его дозировку. В клинике «Мир стоматологии» работают опытные врачи, которые долгие годы проводят безболезненное лечение под аппликационной анестезией.
Сферы применения аппликационной анестезии
Аппликационное обезболивание используется в следующих отраслях медицины:
- Отоларингология. Для исключения вероятности появления рвотного рефлекса и болезненных ощущений при проведении обследования. Стоматология. При лечении стоматологических заболеваний, профессиональной чистке, процедурах на слизистой оболочке, протезировании и пр.
- Офтальмология. Для отключения зрачкового рефлекса при проведении осмотра и лечебных процедур.
- Хирургия. При удалении кожных новообразований (родинок, папиллом и пр.) и новообразований на слизистых оболочках. Для обработки ран.
- Косметология. Для снятия чувствительности при выполнении различных процедур (мезотерапии, пилинга, эпиляции и др.).
- Диагностика. При эндоскопических методах исследования.
Аппликационные анестетики содержат минимальное количество токсичных веществ и отличаются удобным применением. Поэтому аппликационная анестезия широко применяется в детской стоматологии. Маленькие пациенты боятся шприцов с иглами и не соглашаются посещать стоматолога для проведения лечения. Нанесение обезболивающих препаратов в форме крема без использования шприца не вызывает у детей страха. Часто лечение невозможно провести без инъекционной анестезии. В таких ситуациях может быть использован комбинированный метод обезболивания. Сначала на обрабатываемую область наносится аппликационный анестетик, а затем туда вводится инъекция препарата. Таким образом, пациент не ощущает дискомфорта во время укола.
Показания и противопоказания к применению аппликационной анестезии
Данный тип обезболивания показан в следующих ситуациях:
- Профессиональная гигиена ротовой полости ультразвуком или методом AirFlow.
- Удаление зубного камня.
- Любые незначительные хирургические вмешательства в пародонтальные ткани. Например, лечение гингивита или начальной формы пародонтита.
- Вскрытие десны при флюсе и другом гнойном воспалительном процессе.
- Частичное удаление пульпы.
- Ремонт или коррекция брекет-систем, ретейнеров или различных видов несъемных протезов.
- Лечение кариеса на начальной или средней стадии .
- Необходимость устранить чрезмерную чувствительность зубов перед отбеливанием. Обычно данное показание относится к пациентам 30-40 лет. К этому возрасту зубная эмаль становятся более восприимчивой к внешним раздражителям и реагирует на них даже при отсутствии кариеса. Болезненные ощущения появляются при употреблении горячей, холодной пищи.
Противопоказания к использованию аппликационной анестезии:
- Нарушение сердечного ритма.
- Тахикардия и другие заболевания сердечно-сосудистой системы.
- Инфаркт или инсульт, перенесенные не за долго до стоматологического вмешательства.
- Сахарный диабет любой формы.
- Аллергическая реакция на препарат–анестетик.
При беременности и грудном вскармливании возможность применения аппликационной анестезии определяется индивидуально для каждой пациентки. Многочисленные исследования не выявили негативного воздействия препаратов на мать и ребёнка
При этом специалисты все же применяют их с осторожностью
Литература
- BSAVA Manual of Canine and Feline Anaesthesia and Analgesia / Chris Seymour, Robin Gleed; Bsava, 2009.
- Veterinary anaesthesia: principles to practice / Alex Dugdale; Paperback, 2010.
- Epidural morphine vs hydromorphone in post-Caesarean section patients / Halpern S. H., Arellano R., Preston R., et al.; Canad J Anaesth, 1996.
- Epidural analgesia in the dog and cat / Jones R. S.; Vet J, 2001.
- Complications associated with the use of indwelling epidural catheters in dogs: 81 cases (1996-1999) / Swalander D. B., Crowe D. T. Jr, Hittenmiller D. H. et al.; JAVMA, 2000.
- Epidural catheter analgesia in dogs and cats: Technique and review of 182 cases (1991-1999) / Hansen B. D.; Vet Emerg Crit Care, 2001.
Есть ли недостатки у местной анестезии?
Местная анестезия практически не имеет недостатков. В отличие от препаратов, которые использовались ранее, современные анестетики абсолютно безопасные, имеют минимум противопоказаний, быстро выводятся из организма, не оказывают негативного влияния на сердце, почки и печень. При профессиональном введении пациент не почувствует никаких болезненных ощущений даже во время длительных хирургических процедур.
«В нашей клинике применяется строго индивидуальный подход. Мы отобрали несколько самых действенных и безопасных препаратов – для каждого пациента мы подбираем свою методику, препарат и его концентрацию, исходя из индивидуальных особенностей. Поэтому каждый, кто проходит лечение, имплантацию или протезирование в клинике Smile-at-Once, может чувствовать себя в полной безопасности».
Жиленко Евгений Александрович,
Хирург-имплантолог, пародонтолог, ортопед
Стаж работы более 17 лет