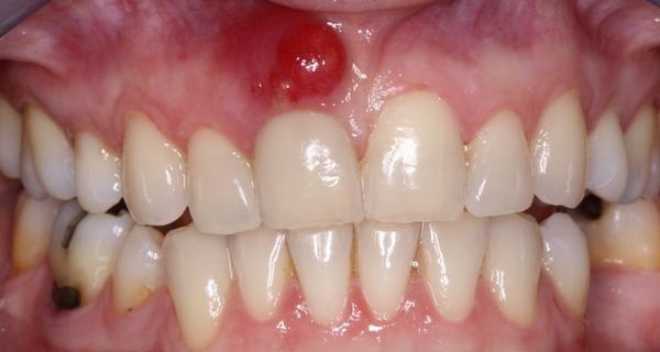
Стадии болезни.
Периостит протекает в несколько стадий:
- Серозный периостит. Начальная стадия развития заболевания, при которой воспаляется надкостница и образуется небольшое уплотнение без гноя, заполненное жидкостью, которая вырабатывается в околозубных тканях.
- Гнойный периостит. Следующая стадия, развивается при отсутствии лечения серозного периостита, при этом в шишке над надкостницей образуется уже гной.
- Острая форма серозного периостита. В этом случае заболевание очень быстро развивается и быстро отекают мягкие ткани и щека около больного зуба. Как правило, при этом проходит от 1-3 дней.
- Острая форма гнойного периостита характеризуется постоянной пульсирующей болью, сильным отеком слизистой и повышением температуры выше 38 градусов.
- Острая форма диффузного периостита. При этом отечность распространяется на близлежащие области: околощечную и носогубную. Основные симптомы те же, что и при гнойном периостите.
- Хроническая форма периостита. Как правило, развитие данной стадии происходит довольно вяло, длится она от нескольких месяцев до нескольких лет, при этом периодически возникают обострения. Симптомы проявляются в постоянном отеке десны, при этом лимфатические узлы и надкостница около больного зуба увеличены.
Причины парапроктита
В большинстве случаев воспаление вызывают условно-патогенные бактерии и грибы, которые в норме присутствуют в кишечнике человека; однако, если им удаётся преодолеть слизистую оболочку и попасть в ткань, окружающую прямую кишку, в условиях отсутствия кислорода они начинают стремительно размножаться и вызывают острый воспалительный процесс. Как правило, парапроктит вызывается сразу комплексом возбудителей, в число которых может входить стрептококки, стафилококки, кишечная палочка.
Спусковым механизмом развития парапроктита может быть любое повреждение слизистой прямой кишки. Поэтому в число факторов риска парапроктита входят:
- анальные трещины;
- проктит
(воспаление слизистой оболочки прямой кишки); - запоры
(плотные каловые массы могут травмировать слизистую); - диарея
(длительное расстройство стула приводит к повреждению слизистой оболочки); -
геморрой
(лопнувшие геморроидальные узлы образуют открытые ранки).
Часто инфекция проникает через анальные железы. Данные железы предназначены для выделения ферментов, способствующих перевариванию пищи, и слизи, облегчающей прохождение каловых масс. Анальные железы выходят в прямую кишку в криптах – тканевых карманах, открытых навстречу движения каловых масс. В случае нарушения процесса опорожнения прямой кишки или при травме крипты (даже незначительной), крипта может закупориться. В результате в железе развивается воспалительный процесс, и инфекция по её протоку попадает в клетчаточные пространства.
Иногда инфекция может попасть в околопрямокишечные ткани с током крови. В этом случае источником инфекции могут быть воспалительные процессы в других органах.
Рекомендации при лечении флюса
- никогда не принимайте антибиотики без назначения врача;
- согревающие компрессы только способствуют развитию периостита;
- не делайте себе каких-либо повязок;
- перед визитом к стоматологу желательно отказаться от обезболивающего;
- не принимайте аспирин, он может усилить кровотечение.
На нашем сайте вы сможете быстро найти ближайшую стоматологическую клинику, в которой проводится лечение флюса. Компетентные дантисты снимут все симптомы и, главное, устранят причины периостита. Воспользуйтесь простой системой поиска или ознакомитесь с независимыми рейтингами клиник и врачей.
Уход за животным
На время лечения обеспечьте четвероногому любимцу полный покой. Временно ограничьте его активность, отказавшись от дрессировок и участия в спортивных дисциплинах.
Во избежание проблем с костями пересмотрите имеющийся рацион. Основные продукты питания должны содержать достаточное количество фосфора, кальция и витамина D. Если это невозможно, то перечисленные витамины и минералы можно получить из специальных комплексов.
Вплоть до выздоровления вся пища должна быть мягкой и теплой. Отсутствие твердых кусочков и высоких температур исключит травмирование и без того пораженной ротовой полости.
Чистите миски из-под воды и еды более тщательно, чем раньше – мягкими моющими средствами и большим количеством теплой воды. Место кормления животного должно быть безупречно чистым – чтобы у вторичной инфекции не было никаких шансов.
Специфика лечения флюса
Лечение флюса зависит от стадии его развития и причины возникновения
Поэтому важно, чтобы врач правильно определил, из-за чего начался процесс. От пациента требуется вспомнить все симптомы и когда они появились
Лечение острого периостита
Сначала доктор выявляет причины заболевания, затем определяется с лечением. Если болезнь развилась под коронкой — ее снимают. Больной зуб вскрывают, чистят и оставляют для оттока содержимого. Назначают антибиотики, противовоспалительные препараты, витаминные комплексы и полоскание. Новую пломбу ставят после того, как воспаление спадет.
Когда гнойник уже сформировался на десне, его вскрывают, чистят и ставят дренаж — полоску тонкой резины. Назначают медикаментозное лечение и со 2 дня физиотерапию.
Если окажется, что источник периостита — не кариозный зуб, а, например, гайморит или неудачно установленный имплант, то работа идет совместно с ЛОР-врачом или имплантологом. Импланты снимают, фарингит или отит лечат параллельно периоститу.
Лечение хроническогопериостита
В периоды обострения хронический периостит лечат аналогично острому: санируют или удаляют все поврежденные зубы. В медикаментозную терапию включают иммуностимуляторы и десенсибилизирующие препараты. В период ремиссии проводят операцию по иссечению измененных тканей. Детям разросшуюся за время болезни кость убирают хирургически после 16 лет, когда кости черепа перестают расти.
Удаляют ли зуб при флюсе?
Удалять зуб или нет, зависит от его состояния. Врач нацелен на сохранение собственных зубов пациента. Если канал корня хорошо проходим, а коронка целая, его оставляют. Многокорневые и сильно разрушенные — обычно не сохраняют. Молочные удаляют, чтобы процесс не задел зачатки коренных. Детей при этом обязательно госпитализируют.
Зуб удаляют сразу после того, как вскрыли гнойник на десне. Однако бывает так, что зубы расположены неправильно или раскрошились, и, чтобы их извлечь, требуется разрезать десну. Тогда процедуру откладывают до полного стихания всех признаков воспаления — на 10-14 дней.
Независимо от того, удалили зуб или нет, флюс на щеке держится от 1-2 дней до 2 недель. Активно ускоряют заживление назначенные аппаратные физиопроцедуры.
Что такое флюс
Симптомами флюса является боль, которая усиливается при накусывании, затем трансформируется в пульсирующую. На лице появляется отек, распухает щека,в десне прощупывается заметный шарик в десне с гнойным содержимым. Причинами возникновения флюса могут быть глубокий кариес с неправильным лечением или без него, травма десны/зуба, заболевания ЛОР-органов или мягких тканей полости рта, киста корня. Болезнь сопровождается общим недомоганием, слабостью, повышенной температурой.
Если в полости рта нет гнойника, но есть шишка, а также пульсирующая боль. Стоматолог назначает курс антибиотиков, чтобы снять воспаление, а также обезболивающие, чтобы убрать болевые ощущения. Во время осмотра врач исследует зуб, корень, десну, оценивает их состояние и возможность органосохранного лечения. В большинстве случаев корень и зуб сохранить можно. В зависимости от общего состояния здоровья, наличия серьезных сопутствующих заболеваний врач подбирает адекватное лечение.
С прогрессированием болезни вокруг корня начинает образовываться абсцесс, скапливается гной, появляется опухоль в щеке, болевые ощущения становятся ярко выраженной с иррадиацией в висок, глаз или ухо. Необходимо срочное обращение к врачу.
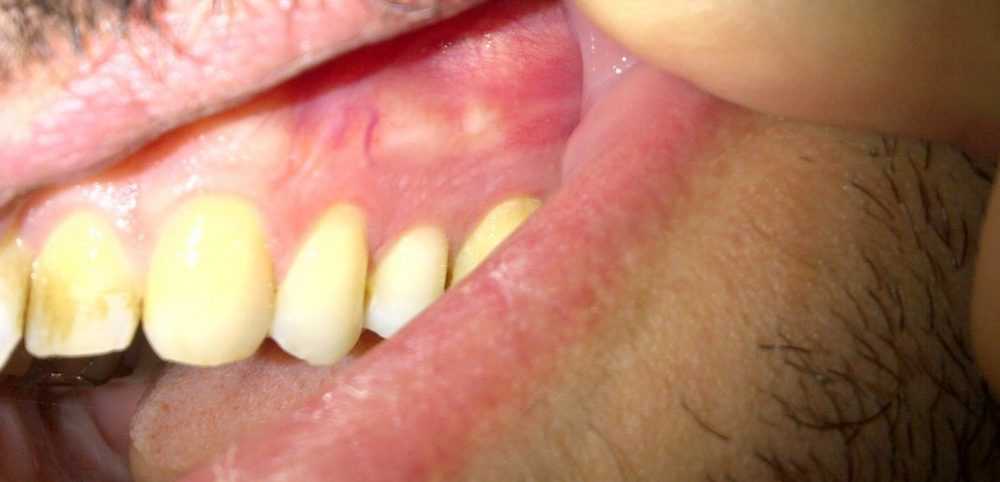
На гнойной стадии болезни необходимо провести хирургическую вмешательство. Флюс вскрывается для удаления его содержимого. Вся зона тщательно очищается от частиц гноя.
Перед началом манипуляций делается анестезия, затем надрез в месте расположения гнойника. Для дальнейшего оттока гноя оставляют в десне дренаж, если воспалительный очаг был большой по площади. При рентген контроле можно выяснить, возможно ли сохранить зуб или нет. При невозможности провести
Для нормализации температуры тела, устранения боли и воспалительного процесса врач назначает курс противовоспалительных и антибактериальных препаратов. Их необходимо принимать строго в том порядке, как прописал
При положительной динамике процесса температура нормализуется, отек, воспаление и болевые ощущения исчезнут, десна заживет. Если гной продолжает скапливаться в мягких тканях, есть необходимость продолжать лечение в кабинете стоматолога.
После снятия воспаления необходимо продолжить лечение основной причины флюса: кариеса, кисты, болезни ЛОР-органов, десен.
При поздних стадиях гной распространяется на другие органы: переходит через мышцы в шею, опускается ниже, образуя флегмону, распространенное гнойное образование. Эта стадия смертельно опасна высокой вероятностью заражения крови.
Если вы обнаружили у себя флюс, до того, как пойти к врачу, запомните простые правила поведения: нельзя делать горячих компрессов, так как они провоцируют увеличение гноя дальше, не делать повязок, не заниматься самолечением, или назначением антибиотиков. Только специалист сможет подобрать подходящие для вас лекарства. Перед визитом к врачу не следует применять болеутоляющее, так как необходимо оценить уровень боли. После стоматологического вмешательства не употребляйте аспирин, поскольку он может провоцировать кровотечение.
Курс антибиотиков необходимо провести в том объеме, как назначил доктор, не прерывая сразу же после облегчения симптомов. После необходимо поддержать микрофлору кишечника пробиотиками.
Статистика острого периостита
На острый периостит у различных ученых собрано немало статистических данных. Данное заболевание встречается в 5,2-5,4% случаев от всех обращений в стоматологию, при этом среди тех, кто лечится на стационарном лечении периостит диагностируется у 20-23% больных. Острая форма среди всех заболевших периоститом встречается в 94% случаев.
Периостит нижней челюсти наблюдается чаще, в 58,9 процентах случаев, обычно поражается вестибулярная поверхность челюсти. Особенно периоститу подвержены мужчины в возрасте от 16 до 40 лет.
Среди острых форм периостита наиболее распространен гнойный – он встречается в 63% случаев. Реже встречается серозный, а еще реже – диффузный.
Острому одонтогенному периоститу предшествуют следующие заболевания:
- 73,3% случаев – обострение хронической формы периодонтита;
- 18,3% — альвеолиты;
- 5% — проблемы с прорезыванием зуба мудрости;
- 1,7% — радикулярные кисты челюстей;
- 1,7% — травматическая операция удаления зуба.
У 92% больных острым периоститом повышается температура тела. Из этих 92% у 20% происходит повышение до 37-37,5 градусов, у 28% — до 38 градусов и у 44% — выше 38 градусов.
Самостоятельно лечить периостит антибиотиками специалисты категорически не рекомендуют. Правильно подобрать антибиотик сможет только стоматолог, после оценки состояния больного зуба и степени развития воспаления.
Профилактика флюса.
Для того чтобы у вас не образовался флюс, важно проводить своевременное лечение заболеваний ротовой полости преимущественно у квалифицированных врачей, а для профилактики поддерживать должную гигиену и выполнять несложные рекомендации по уходу за зубами и ротовой полостью:
- ежедневно чистить зубы и полоскать рот после еды;
- использовать флоссы и ополаскиватели;
- посещать стоматолога не менее 2-х раз в год;
- проводить профессиональную чистку зубов в клинике;
- питайтесь правильно: употребляйте побольше фруктов и овощей, а также молочные и мясные продукты, по возможности ограничьте сладкое и газированные напитки.
Химиотерапевтический метод
Химиотерапия — это применение лекарственных средств, оказывающих повреждающее действие на опухолевую ткань. Чаще всего она является компонентом комплексного лечения и используется как дополнение к хирургическому методу лечения, расширяя его возможности. При некоторых злокачественных опухолях, в частности, при гемобластозах химиотерапия применяется как основной и часто единственный метод лечения. Химиочувствительность опухолевых клеток во многом зависит от особенностей их пролиферации. Активно делящиеся клетки наиболее чувствительны к противоопухолевым воздействиям, а временно или постоянно покоящиеся клетки к ним не чувствительны. Поэтому медленно растущие, высоко дифференцированные новообразования мало чувствительны к химиотерапевтическим воздействиям. Эффективность противоопухолевых препаратов во многом зависит от режима его применения (доза, ритм). Выбор химиопрепаратов, оптимальных доз и интервалов между введениями определяется их фармакокинетикой, гистологическим строением опухоли, её локализацией, а также индивидуальными особенностями организма.
Современная клиническая химиотерапия строится на использовании повторных курсов комбинаций противоопухолевых препаратов.
Дозирование химиотерапевтических препаратов
Дозировку каждого химиотерапевтического препарата необходимо подбирать таким образом, чтобы препарат оказывал цитотоксическое действие на клетки опухоли, при этом минимально повреждая клетки здоровых тканей. Как правило, медицинские дозировки не применимы для животных это связанно в первую очередь с невозможностью контроля тяжелых токсикозов и побочных эффектов, вызываемых высокими дозировками. Дозировку большинства химиотерапевтических препаратов рассчитывают относительно площади поверхности тела, а не относительно веса. Это связанно с тем, что кровоток через внутренние органы, в первую очередь через печень и почки, зависит больше от площади поверхности тела, чем от веса.
Зависимость площади поверхности тела от веса
Осложнения химиотерапии
Клиницист должен четко осознавать потенциальную токсичность химиотерапевтических препаратов, особенно для пациентов с сопутствующими заболеваниями, и внимательно следить за ходом лечения. Для этого необходимо до начала лечения оценить состояние внутренних органов, в первую очередь сердца печени и почек, состояние кроветворения, уровни гемоглобина, эритроцитов, лейкоцитов, лимфоцитов. На практике непосредственно перед проведением курса химиотерапии необходимо провести гематологический и биохимический анализы крови, снять кардиограмму. В дальнейшем для контроля возможных осложнений и своевременного купирования побочных эффектов необходимо проводить гематологический анализ один раз в неделю, биохимический — один раз в три — четыре недели. В связи с тем, что химиопрепараты обладают малой избирательностью действия и повреждает любую быстро растущую ткань, осложнения чаще всего наблюдаются со стороны органов и тканей содержащих большое количество делящихся клеток.
Непосредственно после введения химиотерапевтических препаратов наиболее распространенным осложнением является рвота.Онанаиболее характерна после введения препаратов платины и доксорубицина. В большинстве случаев рвоту можно купировать предварительным ведением противорвотных препаратов (церукал, торекан, ондансетрон и новобан) в комбинации с кортикостероидами, а также снижением скорости инфузии химиотерапевтических препаратов.
Следующим по частоте встречаемых осложнений является диарея. Для купирования данного осложнения необходимо назначение спазмолитиков, препаратов висмута, и антибиотиков и инфузионной терапии. Наиболее распространенное осложнение, присущее в той или иной степени всем цитостатикам (за исключением винкристина и блеомицетина), — возникающая через несколько дней после введения препаратов — миелосупрессия. Связанно это с тем, что химиотерапевтические препараты поражают костный мозг. Могут быть подавлены все предшественники лейкоцитов, тромбоцитов и эритроцитов, что приводит к лейкопении, тромбоцитопении и анемии. Основными последствиями тяжелой гранулоцитопении является риск инфекционных осложнений. Поэтому, при снижении гранулоцитов менее 3 — 4 тыс. в мл., необходимо назначение антибиотиков широкого спектра действия. С анемией борются назначением препаратов железа и эритропоэтинов. На практике, после проведения цикла химиотерапии, проводится инфузионная терапия в течение 5 — 7 дней, и контроль гематологических показателей, что позволяет предупреждать возникновение острых осложнений.
Возможные осложнения при отсутствии лечения
Если вовремя не принять меры по устранению патологии, то могут возникнуть серьезные осложнения:
- абсцесс – патогенное образование разрастается и возникает нарыв;
- флегмона – появляется вследствие разрыва гнойного мешка при неправильной терапии и несоблюдении больным врачебных рекомендаций;
- челюстной остеомелит – с надкостницы инфекция переходит на челюстную кость;
- воспаление черепных пазух – образуется при продолжительном периостите.
Воспалительный процесс распространяется в лобную, клиновидную и гайморову пазухи. Если вы обнаружили у себя зубной флюс, лечение должно быть незамедлительным, так как распространение инфекции может нанести человеку серьезный урон. Если его не лечить, то развивается сепсис, в результате которого микроорганизмы с кровью попадают в разные органы, образуя гнойные воспаления.
https://youtube.com/watch?v=IUY07RQRaUU
https://youtube.com/watch?v=S-eorK6g9VA
Осложнения
При затянувшемся течении асептического периостита у собак в очаг может присоединиться гнойная микрофлора, и процесс перерастет в гнойный периостит. Инфекция может или попасть через нарушенную целостность кожного покрова над пораженным местом, или с током крови распространиться из очага гнойного воспаления в любую другую часть организма собаки. Заболевания и рекомендации для померанского шпица Гнойный периостит протекает с яркими местными и общими симптомами. Появляется лихорадка, учащается дыхание, сердцебиение, собака вялая, отсутствует аппетит. Местно пальпируется припухлость, резко болезненная, с местным напряжением тканей и локальным повышением температуры. Позже на ее поверхности образуются очаги размягчения, которые затем открываются в свищи. Конечность лапы собаки на время перестает функционировать, наблюдается резко выраженная хромота.

Причины ГЭРБ
Рефлюкс (заброс содержимого желудка в пищевод) может возникать по следующим причинам:
-
снижение тонуса нижнего пищеводного сфинктера.
Слабость сфинктера может быть следствием:
- употребления кофеиносодержащих напитков, шоколада;
- приёма некоторых лекарственных препаратов;
- курения;
- злоупотребления алкоголем;
- гормональных изменений в период беременности;
-
повышение внутрибрюшного давления. Распространенными причинами повышения внутрибрюшного давления являются:
- метеоризм (который, в свою очередь может быть следствием неправильного питания, заболеваний ЖКТ, нарушений пищеварения — диспепсии);
- беременность;
- ожирение;
- асцит (скопление жидкости в брюшной полости);
- заглатывание большого количества воздуха вместе с едой (аэрофагия);
грыжа пищеводного отверстия диафрагмы.
Для развития гастроэзофагеальной рефлюксной болезни имеют значение не только сам рефлюкс, но и некоторые другие факторы, способствующие усугублению ситуации, например:
- угнетенное состояние слизистой пищевода, при котором она оказывается не в состоянии противостоять повреждению;
- нарушение способности пищевода к самоочищению. В норме пищевод должен быстро освобождаться от попавшего в него содержимого желудка – за счет силы тяжести и перистальтики, а кислотность среды устраняться бикарбонатом натрия, входящим в состав слюны.
Факторами, провоцирующими рефлюкс, являются:
- стрессы;
- слишком обильная трапеза (переедание);
- употребление пищи, вызывающей повышенное газообразование и другие расстройства пищеварения;
- физическая нагрузка после еды.
Опасность пульпита
Некоторые люди настолько боятся стоматологов, что предпочитают терпеть даже сильную пульсирующую боль, заглушая ее обезболивающими и народными средствами. В итоге можно действительно добиться того, что боль пропадет, но зуб при этом не выздоровеет. Пациент может страдать от высокой температуры, общей слабости и других неприятных симптомов.
Самостоятельное исцеление от пульпита невозможно. Когда воспаление переходит на корень, интенсивные боли прекращаются, но зуб все еще разрушается изнутри. В итоге может даже начаться образование гноя, который со временем станет выходить через отверстие на десне.
Иногда у корня появляются кисты – разрастание тканей. Из-за них зубы болят и расшатываются, причем в воспалительный процесс могут оказаться вовлечены соседние зубы, то есть вы потеряете сразу несколько зубных единиц.
Если вовремя не провести удаление пульпита, то возможны и более тяжелые последствия – проникновение гноя в челюсть и мягкие ткани, тяжелые сепсисы, абсцессы и остеомиелиты. В самых сложных случаях происходит заражение крови, которое может привести к смерти.
Остеомиелит
Методы лечения периостита
В лечении периостита применяют терапевтические, физиотерапевтические, эндодонтические и хирургические методики
Их выбор определяется лечащим врачом на основе проведённой диагностики: визуальный и инструментальный осмотр; рентгенографические обследования – ОПТГ, КТ; принимаются во внимание и субъективные ощущения пациента, а также для установления максимально точного диагноза могут быть назначены общий клинический анализ крови, дополнительно в случае необходимости – биохимический, а также анализ мочи и другие. Выбор комплекса диагностических мер зависит от степени тяжести заболевания, от особенностей процесса его протекания, то есть всегда индивидуален
Но при этом он строго придерживается медицинских регламентов, норм и требований.
Зачастую при планировании лечения периостита перед врачом встаёт вопрос: сохранять или удалять зуб? Однокорневые зубы с хорошо проходимыми каналами обычно сохраняют. Если в районе верхушки корня обнаружен очаг деструкции кости, целесообразно проведение операции «Резекция верхушки корня» и последующее противовоспалительное лечение. Многокорневые зубы чаще всего удаляют, но, если эта процедура предполагает существенную травму, например, удаление ретинированного или дистопированного зуба проводить удаление желательно после полного устранения воспаления (7-10 дней).
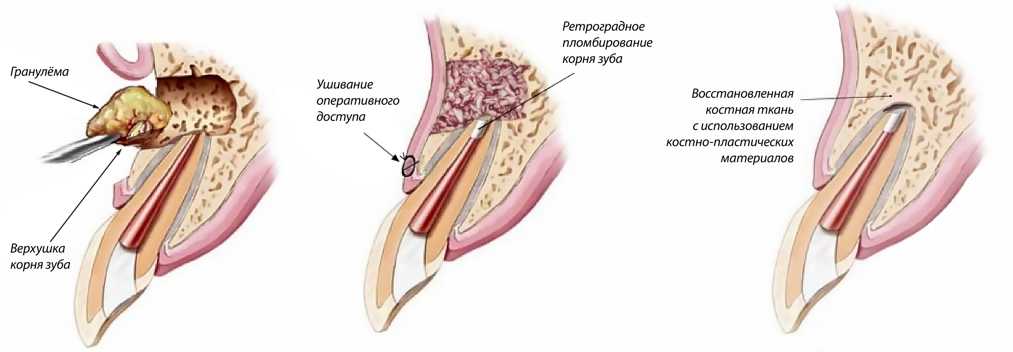

При лечении периостита в острой и серозной стадии всегда проводят периостотомию – надрез, чтобы снять внутреннее напряжение под надкостницей и предотвратить распространение инфекции. Далее зуб, в зависимости от его состояния, подвергается эндодонтическому либо эндодонтическо-хирургическому лечению.
Стоит отметить, что гнойный и серозный периоститы обязательно включают в себя хирургические методики лечения. В постоперационном периоде пациент должен ежедневно приходить на осмотры, перевязки, УВЧ и другие физиотерапевтические процедуры (по назначению) и строго соблюдать рекомендации врача в домашних условиях: проводить ежедневные полоскания полости рта антисептическими растворами, принимать назначенные препараты и др4.
Стоимость
Так как периостит и его осложнения могут угрожать жизни, в государственных медицинских учреждениях и в некоторых коммерческих клиниках помощь пациентам с таким диагнозом оказывается бесплатно по полису ОМС. Но большинство частных клиник в программу ОМС не входит. В каждом конкретном случае периостит требует строго индивидуального подхода, и стоимость лечения зависит от следующих факторов и их совокупности: проводимое диагностическое обследование (ОПТГ, рентген, в некоторых случаях – КТ, осмотр); алгоритм лечения (выработанный на основе поставленного диагноза, стадии болезни, особенностей её течения), методы, материалы, препараты, инструментарий и оборудование, применяемые в лечении; дополнительные физиотерапевтические процедуры (в случае их назначения); консультации узких специалистов (в случае необходимости); квалификация лечащего врача.
Периостит – опасное инфекционное заболевание полости рта
При появлении его симптомов крайне важно как можно скорее обратиться за профессиональной медицинской помощью, потому что периостит челюсти вызывает не только сильнейшую боль, но и представляет серьёзную угрозу для всего организма, вызывая осложнения разной степени тяжести, вплоть до заражения крови. Своевременно проведённое квалифицированное лечение в условиях стоматологической клиники является гарантией устранения имеющейся патологии и, во многих случаях, спасения причинного зуба
По данным antiplagiat.ru уникальность текста на 16.10.2018 г. – 100%.
Ключевые слова, теги: зубосохраняющие операции, костная пластика, ортопантомография, удаление зуба, киста зуба.
1 И.Зимин. «Из истории врачевания».2 Большая медицинская энциклопедия (Электронный справочник по анатомии человека, www.spravochnik-anatomia.ru).3 Шаргородский А.Г. Воспалительные заболевания тканей челюстно-лицевой области и шеи. 2001.4 http://mkb-10.com5 «Хирургическая стоматология» под редакцией Робустовой Т.Г. Издание четвертое. Москва «Медицина» 2010; http://rcmfs.ru/%D0%BF%D0%BE%D0%BB%D0%B8%D0%BA%D0%BB%D0%B8%D0%BD%D0%B8%D0%BA%D0%B0/%D0%BB%D0%B5%D1%87%D0%B5%D0%BD%D0%B8%D0%B5%D0%BF%D0%B5%D1%80%D0%B8%D0%BE%D1%81%D1%82%D0%B8%D1%82%D0%B0.html
Различают 4 стадии заболевания:
- Серозная. Самая
легкая форма, отек не очень ярко выражен, зачастую не вызывает повышения
температуры. - Острая гнойная.
Характеризуется образованием гнойника в области десны. Протекает довольно
болезненно для собаки, из-за чего животное может отказаться не только от еды,
но и от воды. - Диффузная.
Наиболее ярко выражены вышеперечисленные симптомы. Очаг заболевания сосредоточен
не в одном месте, а растекается по мягким тканям и затрагивает надкостницу.
Нуждается в срочном лечении. - Хроническая.
Встречается крайне редко. В зоне риска находятся собаки с ослабленным
иммунитетом или имеющие хронические патологии. Наблюдается периодическое
уменьшение отека и увеличение расположенных рядом с ним лимфоузлов.
Рекомендации специалистов по реабилитации после вскрытия флюса
Если было проведено вскрытие флюса, что делать дальше? Специалисты рекомендуют выполнять ванночки из соли и соды для вытягивания сукровицы (выделяющейся из ранки лимфы) и гноя, антисептическую обработку тканей в области поражения при помощи их обработки 0,05% раствором Хлоргексидина. Не стоит делать полоскания слишком интенсивно. В день достаточно 5 процедур длительностью в полминуты.
Антибиотическое лечение
В большинстве случае специалисты назначают сочетание двух препаратов — Метронидазола 0,5 в таблетках (500 мг) и Линкомицина 0,25 в капсулах (500 мг). Каждый из них должен приниматься пациентом трижды в день в течение примерно недели для перекрытия патогенной микрофлоры.
При наличии проблем с желудочно-кишечным трактом специалисты рекомендуют заменить прием Линкомицина на инъекции антибиотика, например, 30% раствор Линкомицина для внутримышечного введения (2 мл дважды в день в течение примерно недели). Это поможет предотвратить появление дисбактериоза и обострения желудочно-кишечных недугов.
Возможна замена инъекционных вариантов препаратов на растворимые шипучие антибиотические препараты, которые после попадания в область кишечника легко всасываются без вреда для микрофлоры, например, Юнидокс Солютаб или Флемоксил Солютаб (дозировка выполняется в соответствии с инструкцией препаратов, прием – в течение примерно недели).