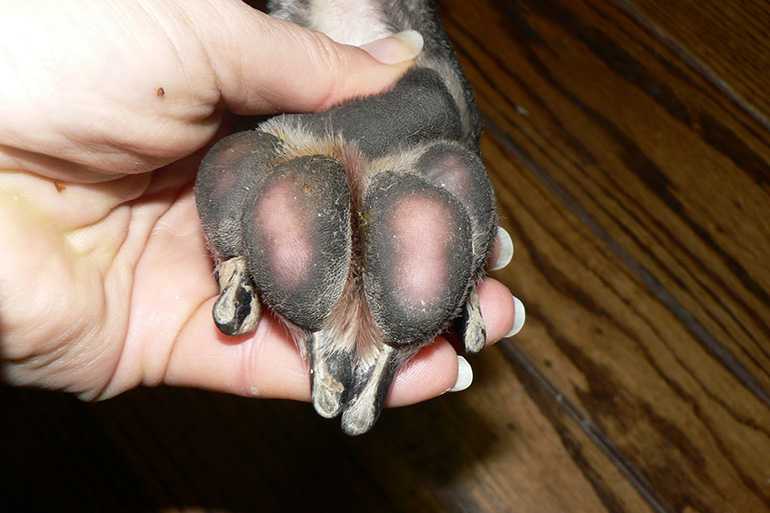
Диагностика
Для успешного лечения акрального дерматита у собак, в первую очередь, у ветеринарного врача стоит задача определить пусковой механизм (причину) болезни и назначить основное и вспомогательное лечение, которое повлияет на скорейшее выздоровление или контроль над ситуацией.
Важную роль в этом играет этап сбора информации о животном. Данные о его жизни и болезни позволяют врачу прийти к умозаключению о первичной причине. Если помимо акрального дерматита у собаки наблюдаются другие дерматологические проблемы или ортопедические отклонения, избыточный вес, факт заразности (микроспория (лишай) фото 2, саркоптоз (чесотка)), то эти факторы могут сыграть ведущую роль в выборе схемы лечения.
Фото 2. Микроспория (лишай)
Во время осмотра собаки ветеринарный врач обращает внимание на вес, неврологический статус, состояние кожи и шерсти, наличие сопутствующих отклонений. Хотя акральный дерматит можно считать психогенным явлением, необходимо привести полную диагностику, исключающую основные причины хронического разлизывания кожи
Хотя акральный дерматит можно считать психогенным явлением, необходимо привести полную диагностику, исключающую основные причины хронического разлизывания кожи.
К такой диагностике относится:
- люмдиагностка (просвечивание шерсти животного специальной лампой Вуда) для исключения микроспории (лишая);
- множественные соскобы кожи для исключения паразитарных заболеваний — демодекоза, саркоптоза;
- выщипы и проведение трихограммы (трихоскопии) для исключения демодекоза, дерматофитии;
- цитологическое исследование для определения инфекции кожи (бактериальной, грибковой), клеточного состава и типа воспаления. Данное исследование может также дать ответ при подозрении на опухоль;
- биопсия и посев из тканей на грибы и бактерии. Их проводят в случае недостаточного ответа на назначенное лечение;
- при подозрении на ортопедические или неврологические причины вылизывания, необходима дополнительная диагностика в виде рентгена конечностей, прокола суставов, КТ, МРТ и др.
- анализы крови, анализ мочи проводятся по необходимости.
Химиотерапевтический метод
Химиотерапия — это применение лекарственных средств, оказывающих повреждающее действие на опухолевую ткань. Чаще всего она является компонентом комплексного лечения и используется как дополнение к хирургическому методу лечения, расширяя его возможности. При некоторых злокачественных опухолях, в частности, при гемобластозах химиотерапия применяется как основной и часто единственный метод лечения. Химиочувствительность опухолевых клеток во многом зависит от особенностей их пролиферации. Активно делящиеся клетки наиболее чувствительны к противоопухолевым воздействиям, а временно или постоянно покоящиеся клетки к ним не чувствительны. Поэтому медленно растущие, высоко дифференцированные новообразования мало чувствительны к химиотерапевтическим воздействиям. Эффективность противоопухолевых препаратов во многом зависит от режима его применения (доза, ритм). Выбор химиопрепаратов, оптимальных доз и интервалов между введениями определяется их фармакокинетикой, гистологическим строением опухоли, её локализацией, а также индивидуальными особенностями организма.
Современная клиническая химиотерапия строится на использовании повторных курсов комбинаций противоопухолевых препаратов.
Дозирование химиотерапевтических препаратов
Дозировку каждого химиотерапевтического препарата необходимо подбирать таким образом, чтобы препарат оказывал цитотоксическое действие на клетки опухоли, при этом минимально повреждая клетки здоровых тканей. Как правило, медицинские дозировки не применимы для животных это связанно в первую очередь с невозможностью контроля тяжелых токсикозов и побочных эффектов, вызываемых высокими дозировками. Дозировку большинства химиотерапевтических препаратов рассчитывают относительно площади поверхности тела, а не относительно веса. Это связанно с тем, что кровоток через внутренние органы, в первую очередь через печень и почки, зависит больше от площади поверхности тела, чем от веса.
Зависимость площади поверхности тела от веса
Осложнения химиотерапии
Клиницист должен четко осознавать потенциальную токсичность химиотерапевтических препаратов, особенно для пациентов с сопутствующими заболеваниями, и внимательно следить за ходом лечения. Для этого необходимо до начала лечения оценить состояние внутренних органов, в первую очередь сердца печени и почек, состояние кроветворения, уровни гемоглобина, эритроцитов, лейкоцитов, лимфоцитов. На практике непосредственно перед проведением курса химиотерапии необходимо провести гематологический и биохимический анализы крови, снять кардиограмму. В дальнейшем для контроля возможных осложнений и своевременного купирования побочных эффектов необходимо проводить гематологический анализ один раз в неделю, биохимический — один раз в три — четыре недели. В связи с тем, что химиопрепараты обладают малой избирательностью действия и повреждает любую быстро растущую ткань, осложнения чаще всего наблюдаются со стороны органов и тканей содержащих большое количество делящихся клеток.
Непосредственно после введения химиотерапевтических препаратов наиболее распространенным осложнением является рвота.Онанаиболее характерна после введения препаратов платины и доксорубицина. В большинстве случаев рвоту можно купировать предварительным ведением противорвотных препаратов (церукал, торекан, ондансетрон и новобан) в комбинации с кортикостероидами, а также снижением скорости инфузии химиотерапевтических препаратов.
Следующим по частоте встречаемых осложнений является диарея. Для купирования данного осложнения необходимо назначение спазмолитиков, препаратов висмута, и антибиотиков и инфузионной терапии. Наиболее распространенное осложнение, присущее в той или иной степени всем цитостатикам (за исключением винкристина и блеомицетина), — возникающая через несколько дней после введения препаратов — миелосупрессия. Связанно это с тем, что химиотерапевтические препараты поражают костный мозг. Могут быть подавлены все предшественники лейкоцитов, тромбоцитов и эритроцитов, что приводит к лейкопении, тромбоцитопении и анемии. Основными последствиями тяжелой гранулоцитопении является риск инфекционных осложнений. Поэтому, при снижении гранулоцитов менее 3 — 4 тыс. в мл., необходимо назначение антибиотиков широкого спектра действия. С анемией борются назначением препаратов железа и эритропоэтинов. На практике, после проведения цикла химиотерапии, проводится инфузионная терапия в течение 5 — 7 дней, и контроль гематологических показателей, что позволяет предупреждать возникновение острых осложнений.
Диагностика дерматофитии у собак
Диагностика лишая у собак достаточно затруднительна, так как ни один метод не может дать полной гарантии, что дерматофития исключена. Первичный метод диагностики чаще всего заключается в использовании лампы Вуда, в свете которой пораженные лишаем шерстинки и споры будут светиться зеленым цветом. Однако не все штаммы (разновидности) грибков, вызывающий лишай. будут светиться. Если свечение есть — обычно можно считать, что лишай подтвержден, однако необходимо не забывать, что свечение может быть ложным, например, если на шерсти есть остатки каких-либо кремов или мазей. Чаще всего, как в случае, если лампа Вуда дала положительный результат, так и отрицательный, необходимо провести трихоскопию. Этот метод заключается в исследовании под микроскопом шерсти, на которой можно увидеть споры грибов.
В некоторых случаях необходимо взятие посева на дерматофиты. Этот же метод используется и для проверки перед окончание лечения, так как даже небольшое количество спор, которое не будет вызывать клинических симптомов, но сохраняется на шерсти, после окончания лечения может вызвать рецидив.
При керионе и псевдомицетоме требуется гистопатологическое исследование (т.е. иссечение участка пораженной ткани для дальнейшего исследования).
Нужна ли при лечении трофической язвы диета
Чего надо избегать, если есть трофическая язва? Фото осложнений поможет вам держать себя в руках при диете. Питание при трофической язве исключает соленые продукты и пряности. Необходимо насытить организм питательными веществами, витаминами и Омега-3 кислотами. Особенно полезны овощи (морковь, помидоры, капуста), фрукты, орехи, молоко, сыры, растительное и сливочное масло, рыба. Питаться следует маленькими порциями, дабы избежать резкого повышения сахара в крови. Кардинального изменения рациона не требуется, небольшая его корректировка благоприятным образом скажется на процессе выздоровления.
Стрептодермия у беременных
Беременность приводит к гормональной перестройке организма и к снижению иммунитета, так как организм бросает свои силы на развитие малыша в утробе матери. В этот момент женщина может заболеть стрептодермией.
Особенности протекания болезни у будущих мам:
- Если болезнь не имеет осложнений, она не опасна для ребенка. Заражение плода возможно лишь при попадании стрептококка в кровяное русло женщины.
- Инфекция может попасть ребенку во время родов, кожа малыша не имеет защиты от стрептококка. Болезнь вызывает осложнения и очень опасна для младенца.
Вот почему так важно вовремя пролечиться, до появления ребенка на свет. Врачи подбирают щадящую схему терапии
Препараты не опасны для малыша, но вполне эффективны. Предпочтение отдается кремам и мазям. Самостоятельный выбор средств категорически запрещается. Необходимо согласовать с врачом.
Способы диагностики заболевания
При появлении язвы нужно обратиться хирургу или флебологу. Врач проводит осмотр, назначает анализы и обследования, чтобы определить причину развития трофических язв. Набор исследований определяется индивидуально с учетом основной причины дефекта, возраста пациента, количества язв, их локализации и сопутствующих болезней.
Первыми выполняются стандартные лабораторные исследования – анализы крови (общий, биохимия) и мочи. Обязательно определение сахара крови и уровня холестерина. Если рана мокнет, врач делает посев выделений, чтобы определить состав микрофлоры. В некоторых случаях применяют цитологические и гистологические методики, позволяющие диагностировать малигнизацию трофической язвы, а также объективно оценить клеточный состав язвенного дна i Туркин П.Ю. Венозные трофические язвы: современное состояние вопроса / П.Ю. Туркин // Лечебное дело. — 2018. — № 1. — С. 41-45. .
Проводится ультразвуковое исследование венозного кровотока в нижних конечностях (УЗДГ). Ультразвуковая допплерография позволяет получить информацию о состоянии клапанного аппарата поверхностной, а также глубокой венозной системы, картировать перфорантные вены и соотнести их расположение с локализацией трофической язвы.
Если подозреваются проблемы артерий, назначают артериографию или мультиспиральную томографию, МРТ с контрастом для определения конкретного места повреждения сосуда.
Методы диагностики плоскостопия
Диагностика плоскостопия проводится врачом травматологом-ортопедом. Степень плоскостопия определяется с помощью инструментальных методов исследования.
Плантография
Плантография – это определение плоскостопия по отпечатку подошвенном поверхности стопы, полученном на специальном оборудовании (плантографе).
Рентгенография
Для диагностики плоскостопия используется рентгенография стопы. Данный метод исследования позволяет установить диагноз и определить степень плоскостопия.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Лечение мозолей
Иногда мозоли путают с симптомами серьёзного заболевания, поэтому первоначально при обнаружении уплотнения обратитесь к ветеринару. После визуального осмотра врач назначит цитологическое или биопсийное исследование, при наличии выделений из раны (экссудата) – анализ его состава.
После установления диагноза план выздоровления включает этапы:
- Обрабатывать антисептическими препаратами для предотвращения заражения (Хлоргексидин, Мирамистин, Октенисепт, перекись водорода).
- В начале появления мозоли наносить на кожу дерматопротективные мази Радевит или Видестим. Хороший терапевтический эффект показала процедура втирания в кожу растительного масла (оливкового, персикового, льняного или подсолнечного) не менее 2-3 раз в сутки. Для сохранения мебели, ковров и напольных покрытий обработанное место необходимо закрыть повязкой.
- При отсутствии выделений в виде сукровицы, гноя или прозрачной слизи наносить питательные ранозаживляющие средства Бепантен, Депантенол, детский крем марки «Бюбхен».
- Лечить сухие мозоли народными методами.
- При наличии выделений, открытых ран или болячек применять антибактериальные противовоспалительные препараты – Димексид, Левомеколь, Малавит. При тяжёлом течении заболевания и заражении инфекцией – Клотримазол или Тридерм. Применять только по назначению врача.
Параллельно с местным лечением иногда назначают курс инъекций или таблеток, в том числе для повышения иммунитета. При наличии в мозоли вросших волос, врач удаляет их в стационаре, во избежание рецидивирующей инфекции. Хирургического вмешательства, как правило, не происходит, так как оно осложняется расхождением краёв раны. Если мозоль неинфицированная, на качество жизни собаки она не влияет.
Диагностика острого инфекционного артрита
традиционно включает клиниче ское обследование, пункцию полости сустава с последующей оценкой характера с помощью микробиологического и цитологического исследования полученной жидкости, инструментальные и лабораторные методы исследования.
Клиническая картина инфекционного артрита зависит от распространенности патологического процесса и объема пораженных тканей, а также от причины возникновения артрита. Патогномоничных симптомов, соответствующих той или иной стадии (форме) инфекционного артрита, не существует .
Изолированное поражение синовиальной оболочки проявляется появлением болей, усиливающихся при минимальном движении. Активные движения в суставе невозможны из-за болевого синдрома . Сустав увеличивается в объеме, контуры его сглаживаются. Определяется гипертермия, гиперемия кожных покровов, выраженная болезненность при пальпации. При прорыве гноя через суставную сумку возникает клиническая картина параартикулярной флегмоны. Разрушение связочного аппарата и деструкция костных структур приводят к патологическим вывихам. Особенно это характерно для коленной чашки.
Следующим диагностическим мероприятием является пункция сустава . Характер полученной при пункции сустава жидкости может быть серозным, фибринозным или гнойным. Иногда со значительным количеством крови. Проводится качественное и количественное микробиологическое исследование пунктата для уточнения этиологии патологического процесса и подбора адекватной антибиотикотерапии .
Однако характер полученной жидкости лишь ориентировочно может указывать на ту или иную форму инфекционного артрита .
Цитологическое исследование синовиальной жидкости при гнойном артрите у собаки лабрадор 3-х лет. Коленный сустав. Все поле покрыто нейтрофильными лейкоцитами.
В качестве дополнительных методов диагностики острых инфекционных артритов применяются методы лучевой диагностики, такие как рентгенография сустава, а также компьютерная и магнитно-резонансная томография. Следует отметить, что первые рентгенологические изменения в суставе в виде расширения суставной щели, остеопороза сочленяющихся концов костей, деструктивных очагов в эпифизах костей можно обнаружить лишь спустя 10–20 дней от начала заболевания . Магнитно-резонансная и компьютерная томография позволяют с большей точностью и более детально, чем при рентгенографии, оценить состояние костных структур сустава, однако диагностическая ценность этих высокоинформативных методов наиболее высока лишь на стадии остеоартрита .
Лабораторная диагностика острых инфекционных артритов основывается на определении общих показателей воспалительного процесса (лейкоцитоз, палочкоядерный сдвиг, СОЭ) и не является специфичной .
Таким образом, при использовании общепринятых диагностических мероприятий нет возможности объективно оценить состояние внутрисуставных тканей в ранние сроки заболевания, что не позволяет проводить адекватного лечения в соответствии с формой артрита и существенно ухудшает прогноз.
Виды стрептодермии
По глубине воспалительного процесса стрептодермии делят на два вида – поверхностные и глубокие.
Поверхностные это:
- стрептококковое импетиго;
- щелевое импетиго;
- паронихиям;
- папуло-эрозивная стрептодермия;
- интертригинозная стрептодермия;
- рожистое воспаление;
- синдром стрептококкового токсического шока;
- острая диффузная стрептодермия.
А глубокая форма – это целлюлит и вульгарная эктима.
Клиническими формами заболевания, в зависимости от вида возбудителя считаются:
- стрептококковое импетиго;
- стафилококковое импетиго;
- вульгарное импетиго (стрептококки и стафилококки вместе).
Болезнь имеет три стадии:
- Начальная. Характерна высыпаниями с гноем. Начинается с розово-красного пятна, через сутки – прыщи (пузыри разного размера).
- Небуллезная. После глубокого поражения кожи, пузырьки лопаются и образуется стрептококковая эктима. Это болезненные язвочки. Они через несколько дней засыхают.
- Хроническая. Это форма болезни вероятна при неправильном лечении или в запущенной стадии. Эпизодически во время снижения защитных сил организма возникают мокнущие высыпания.
Лечение на начальной стадии имеет более благоприятный прогноз. При появлении первых признаков необходимо обратиться к врачу и начать лечение.
Виды и классификация трофических язв
В классификации по МКБ-10 трофической язве присвоен отдельный код – L98.4. Однако если описываются язвы, возникающие при варикозной болезни, то они кодируются как I83.0, I83.2. В зависимости от конкретной причины образования трофической язвы могут использоваться другие коды.
Трофическая язва: стадии развития заболевания
Классификация трофической язвы по МКБ-10 зависит от причины её возникновения, стадии развития, степени тяжести и сопутствующих осложнений.
По причине развития трофические язвы классифицируются на:
- Венозные. Они развиваются при варикозной болезни и тромбозе глубоких вен.
- Артериальные. Такие язвы формируются при поражении артерий атеросклеротическими бляшками.
- Диабетические. Они образуются из-за высокого уровня сахара крови, поражения капилляров (микроангиопатии) и нервов (полинейропатии).
- Гипертонические. Синдром Мартореля — локальные артериовенозные шунты;
- Язвы, развивающиеся при системных заболеваниях (болезни крови, обмена веществ, коллагенозы, васкулиты).
- Нейтротрофические. Возникающие при денервации на фоне заболеваний или травм нервных стволов в зонах избыточного давления.
- Рубцово-трофические. Образуются на поверхности послеоперационных или посттравматических рубцов.
- Фагеденические — прогрессирующая эпифасциальная гангрена.
- Застойные. Образуются на фоне недостаточности кровообращения и отечного синдрома при сердечно-сосудистой патологии.
- Пиогенные. Развиваются на фоне гнойных заболеваний кожи конечностей при несоблюдении правил личной гигиены.
- Специфические и инфекционные — сифилитические, туберкулезные (болезнь Базена), лепрозные, язва Бурули, тропическая язва, тропические фагеденические язвы, лейшманиоз, риккетсиоз, онхоцеркоз.
- Малигнизированные — новообразования кожи.
- Язвы при токсическом эпидермальном некролизе Лайелла.
- Язвы при врожденных пороках развития сосудистой системы — ангиодисплазиях.
- Лучевые.
- Язвы, развившиеся вследствие воздействия физических факторов (ожоги, отморожения).
- Артифициальные. Искусственные язвы с целью симуляции и членовредительства.
В подавляющем большинстве случаев трофические язвы имеют венозную этиологию и составляют около 70% в общей структуре язв нижних конечностей i Дубровщик О.И. Трофические язвы венозного генеза: современные возможности лечения / О.И. Дубровщик // Журнал Гродненского государственного медицинского университета. — 2016. — № 2. — С. 107-111. . Распространенность трофических нарушений и трофических язв при хронической венозной недостаточности составляет 15-18% и встречаются у 1-2% трудоспособного населения; с возрастом частота увеличивается до 4-5% среди пациентов старше 65 лет i Круглова Л.С. Трофические язвы венозного генеза / Л.С. Круглова // Российский журнал кожных и венерических болезней. — 2014. — № 1. — С. 21-25. .
По глубине поражения тканей выделяют 3 степени тяжести трофических язв:
- I степень – начальные поражения тканей: образуются эрозии, повреждаются верхние слои кожи.
- II степень – дефект распространяется на кожу и подкожную клетчатку.
- III степень – глубокие, тяжелые дефекты с повреждением кожи и клетчатки, а также фасций и мышц. В крайне тяжелых случаях повреждаются сухожилия и суставные сумки, кость.
Неосложненные трофические язвы согласно классификации (по В. Я. Васюткову, 1993) делят на клинические стадии:
- Стадия I – появляется поверхностная язва. Она расположена на коже, окружающие ткани синюшные и истонченные. Ранка сухая, по центру ткани отечные, ощущается боль.
- Стадия II – усиливается разрушение тканей в области раны, затрагиваются все слои кожи, образуются неровности, бугристость. Кожа приобретает сине-фиолетовый оттенок по краям, по центру — мокнущая, гнойная рана с налетом.
- Стадия III – дно язвы и ее стенки уплотняются, окружающие ткани отечные и болезненные.
- Стадия IV – язва разрастается в стороны, окружающие ткани бледные, края раны кровоточат при прикосновении, образуется постоянно мокнущая поверхность.
- Стадия V – область язвы постепенно очищается, начинается процесс заживления.
- Стадия VI – язва полностью заживает, образуются рубцы.
Часто задаваемые вопросы
Какой врач лечит трофические язвы? К кому обращаться?
Неосложненные случаи трофических язв лечит флеболог. Если возникают серьезные осложнения, нагноение, размеры дефекта обширны, к лечению подключают хирургов.
Заразна ли трофическая язва?
Нет. Трофические язвы вызваны длительным нарушением кровотока в области пораженной области, дефицитом кислорода и питания в коже и подлежащих тканях.
Можно ли трофические язвы мазать зеленкой?
Раствор бриллиантового зеленого относится к местным антисептикам. Он применятся для обработки кожи вокруг раны с целью предотвращения инфицирования. Допустимо его применение только на коже вокруг раны, но ни в коем случае не в зоне пораженных тканей. При трофических язвах применение зеленки неэффективно.
Можно ли трофические язвы обрабатывать перекисью водорода?
Раствор перекиси водорода применятся для местной обработки раны, очищения ее от погибших клеток и патогенных микробов. Эта манипуляция проводится дважды в день перед наложением повязки. Можно заменить перекись водорода на 0,05% раствор хлоргексидина.
Можно ли трофические язвы засыпать стрептоцидом?
Хотя в интернете существует много рецептов лечения трофической язвы при помощи порошка стрептоцида, но врачи не считают данный метод лечения эффективным. Более того, за счет попадания в рану инородных частиц возможно дополнительное раздражение и усиление воспаления.
Можно ли трофические язвы промывать хлоргексидином?
Раствор хлоргексидина 0,05% применятся для местной обработки раны, очищения ее от погибших клеток и патогенных микробов. Эта манипуляция проводится дважды в день перед наложением повязки. Можно заменить перекисью водорода.
Можно ли трофические язвы мазать инсулином?
Никаких данных о том, что подобный метод лечения эффективен, в научной литературе нет. Более того, применение любого вещества в области открытой раны без рекомендации врача может привести к ухудшению, усилению воспаления и нагноения.
Можно ли трофические язвы мочить водой?
Существует миф, что нельзя мочить трофическую язву до полного ее заживления. Однако полноценная гигиена тела крайне важна для скорейшего выздоровления
Важно отказаться от купания в естественных водоемах, где вода может быть грязной, с высоким количеством патогенных бактерий. Обычная водопроводная вода не опасна
При приеме душа стоит обмыть кожу вокруг раны с мылом, стараясь не попадать на область самой язвы. После купания нужно обработать область язвы антисептиками и наложить повязку, либо следовать рекомендациям, которые выдал врач.
Можно ли трофические язвы мыть хозяйственным мылом?
Некоторые рекомендации по ведению больных с трофическими язвами описывают метод промывания ран хозяйственным мылом. Но не все пациенты хорошо переносят подобную манипуляцию. Поэтому промывание можно проводить обычной водой, а затем обрабатывать рану перекисью водорода или раствором хлоргексидина.
Можно ли трофические язвы обрабатывать марганцовкой?
Раствор марганцовокислого калия обладает дезинфицирующим, сушащим или прижигающим эффектом в зависимости от концентрации. В домашних условиях сложно приготовить нужную концентрацию раствора, и обработка более концентрированным составом может привести к ощущению сухости, стянутости, жжения. А если растворятся не все кристаллы, можно получить ожог тканей. Поэтому лучше обсудить этот способ обработки раны с врачом или использовать более безопасные антисептические составы.
Можно ли трофические язвы обрабатывать фукорцином?
Раствор фукорцин, или краска Кастеллани – это антисептический препарат, эффективный при многих воспалительных процессах кожи. Допустимо его применение при трофических язвах, но у него имеется существенный минус – он обладает ярко-розовым цветом и окрашивает кожу, может пачкать одежду.