Типичные инструкции при выписке (в них могут быть изменения, связанные с индивидуальным состоянием пациента)
- Пожалуйста, не позволяйте вашему питомцу передвигаться в течение 2 недель. Через 2 недели покоя можно начать прогулки на поводке. Собака не должна бегать, прыгать или играть на протяжении следующих 8 недель, до момента пока не будет проведен контроль сращения по рентгеновским снимкам.
- Когда ваш питомец находится без присмотра, он всегда должен оставаться в клетке или ограниченном пространстве.
- Оставляя питомца без присмотра, всегда надевайте на него «елизаветинский» воротник вплоть до снятия швов, чтобы он не мог их разгрызть или разлизать.
- Швы снимают через 10 – 14 дней. Если снятие проводится обычным способом, мы делаем это бесплатно.
- Пожалуйста, следите за швом. Если вы заметите любое значительное покраснение, припухание или какие-либо истечения из шва, сообщите нам.
- Если при выписке вашему питомцу был назначен римадил либо другой нестероидный противовоспалительный препарат в качестве обезболивающего, давайте препарат согласно инструкции в назначениях. В случае рвоты или отсутствия аппетита немедленно прекратите давать собаке римадил и свяжитесь с нами.
- Мы назначили вашему питомцу антибиотик в качестве профилактики. Пожалуйста, давайте его дважды в день, как указано в назначении.
- Примерно через 7- 8 недель собаку нужно будет привести на повторный осмотр для оценки заживления.
- Если вам кажется, что ваш питомец испытывает боль, позвоните нам, в таких случаях мы можем назначить дополнительное лекарство.
Диагностика разрыва связок у собак
Разрыв связки диагностируется в условиях клиники квалифицированным ветеринарным врачом. На первом приеме для определения клинической картины собирается анамнез и проводится осмотр травмированного домашнего животного. Для точной постановки диагноза применяют следующие диагностические мероприятия:
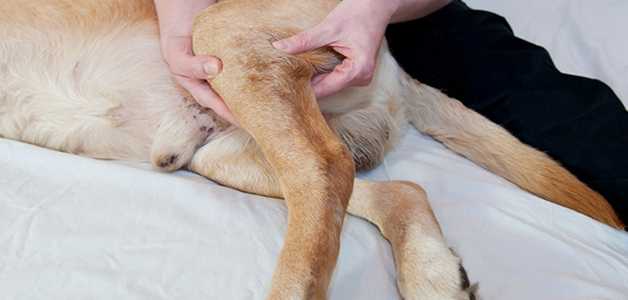
- Тест компрессии голени. На собаку одевается намордник. Питомец укладывается на кушетку на бок таким образом, чтобы поврежденная конечность находилась в вытянутом состоянии. Коленный сустав фиксируют в нужном положении и аккуратно производят сгибание/разгибание в скакательном суставе. Если голень смещается вперед, это свидетельствует о полном разрыве связки. Для расслабления мышц перед процедурой проводится анестезия.
- Тест краниального натяжения. Собака укладывается на бок таким образом, чтобы поврежденная лапа находилась сверху. Бедренная кость и голень фиксируются с помощью рук, а после производится медленное смещение голени в краниальном направлении. Краниальное смещение голени по отношению к мыщелкам бедра свидетельствует о сильном разрыве ПКС. Тест проводится чаще всего с использованием седативных препаратов.
- Рентгенологическое исследование. В большинстве случаев для определения разрыва связки вполне достаточно двух вышеописанных тестов. Но во избежание последствий в виде воспалительных процессов и развития патологических состояний назначается рентген. Рентгеновские снимки позволяют определить наличие дефектов на суставной поверхности колена. Как правило, при полном разрыве связок на снимке можно увидеть патологические изменения на поверхности сесамовидных костей, надколенников и полостях суставов.
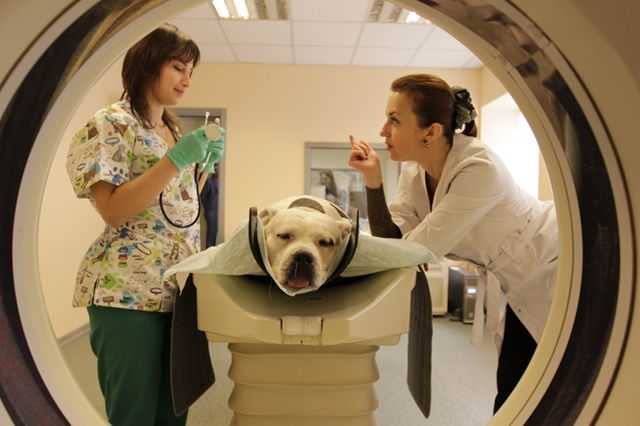
- Компьютерная томография. При значительном разрыве связки уместно проведение компьютерной томографии. Диагностическое исследование позволяет изучить те или иные изменения в костной структуре коленного сустава, выявить наличие/отсутствие остеофитов. Компьютерная томография, как и рентгеновское исследование, не может быть положена в основу диагностики. Для точной картины проводится артроскопическое исследование.
- Артроскопия коленной области. Разрыв частичной передней крестообразной связки у больших собак определяется с помощью артроскопического исследования. Диагностика заключается во введении в суставную полость аппарата, оснащенного микровидеокамерой. Данный метод позволяет наиболее эффективно и быстро определить патологическое состояние мениска и иных структур коленного сустава.
Все вышеописанные методы позволяют поставить точный диагноз и назначить соответствующее лечение.
Признаки и симптомы растяжения
Растяжение связок у собаки имеет характерные симптомы. В результате травмы происходит разрыв волокон фиброзной ткани и начинается воспаление. В зависимости от тяжести повреждения выделяют 3 степени разрыва:
- Легкая. Возникает при разрыве нескольких волокон и сопровождается небольшой болезненностью сустава.
- Средняя. Целостность сустава сохраняется, но разрывы значительны.
- Тяжелая. Полный разрыв связок. Часто сопровождается вывихами и переломами, и квалифицируется как отдельный вид травмы.
К основным признакам растяжения сустава у собаки можно отнести:
- Хромота. Животному сложно встать на поврежденную конечность.
- Отек тканей. В месте повреждения появляется припухлость.
- Боль. При пальпации животное дергается, пытается вырвать лапу.
- Характерное положение конечности. При растяжении у собаки характерным симптомом будет подвешенное положение поврежденной лапы в полусогнутом состоянии. Животное боится наступить на конечность. В редких случаях можно нащупать место разрыва волокон.
- Повышение температуры в месте повреждения.
- Повреждение кожи и шерстяного покрова.
- Гематома.
Синонимы
c http-equiv=»Content-Type» content=»text/html;charset=UTF-8″>lass=»alert alert-info»>
Следующие синонимы используются для обозначения тендинопатии собственной связки надколенника:
- Синдром верхушки надколенника
- Колено бегуна
- Колено прыгуна
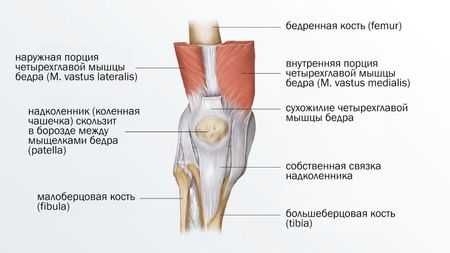
Анатомия коленного сустава
Коленный сустав — это подвижное соединение трех костей: бедра (лат. femur), большеберцовой кости (лат. tibia) и надколенника (лат. patella).
К надколеннику сверху прикрепляется мощное сухожилие четырехглавой мышцы бедра, а снизу оно продолжается в виде собственной связки надколенника, которая прикрепляется к большеберцовой кости. Основная функция сухожилия заключается в передаче усилия от мышц разгибателей на голень, поэтому оно подвергается постоянной нагрузке во время занятий спортом.
Стадии синдрома верхушки надколенника
Во врачебном диагнозе стадии заболевания обычно не указываются, но они помогают лучше понять клиническую картину.2

Вначале боль ощущается только после занятий спортом. В дальнейшем появляется «стартовая» боль во время занятий спортом или при выполнении обычных движений, например, подъем по лестнице или подъем после длительного нахождения в положении сидя. Типично длительное волнообразное присутствие симптомов, в течение многих месяцев или даже лет. Периоды слабой боли сменяются интенсивной болью после нагрузок. Сразу два коленных сустава поражаются у 20-30% пациентов. Для обследования используются ультразвуковое исследование кровеносных сосудов, магнитно-резонансная томография (МРТ) и рентгенография коленного сустава.
Лечение
Воспаление обычно лечат консервативно, не прибегая к хирургическому вмешательству. Операция необходима только в случае разрыва связки.
Лечение подбирается индивидуально в соответствии с особенностями клинической картины и индивидуальными потребностями пациента.
Что такое тендинопатия собственной связки надколенника и почему она возникает
Тендинопатия собственной связки надколенника (синдром верхушки надколенника, колено прыгуна, воспаление собственной связки надколенники) характеризуется болью вокруг надколенника. Состояние возникает после непривычной или избыточной нагрузки для собственной связки надколенника. Примерами таких нагрузок являются интенсивные прыжки (баскетбол, волейбол), и активность, сопровождающаяся большим числом резких движений и остановок (теннис, бадминтон) или быстрых смен направления движения (футбол).
Также заболевание распространено среди бегунов. Отсюда еще одно название — колено бегуна1.
Причины травм
Травмы запястья и заплюсны могут возникнуть в результате либо происшествия, повлекшего за собой острую травму, либо деятельности, которая влечет за собой постоянное растяжение структур, поддерживающих сустав.
Возможные причины травм:
- перерастяжения (hyperextension) (наиболее распространенный вид наблюдается у собак, занимающихся аджилити),
- сложные вывихи (hyperflexion) с вращением,
- внутренняя (Varus) травма или внешняя (Valgus) травма конечностей
- врожденная дегенерация связок у некоторых пород (Collies и Shelties),
- некоторые иммуно-опосредованные заболевания, например, ревматоидный артрит.
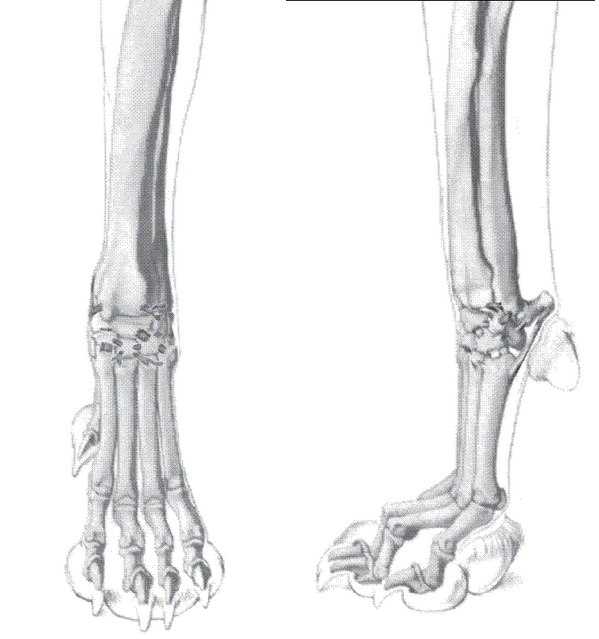
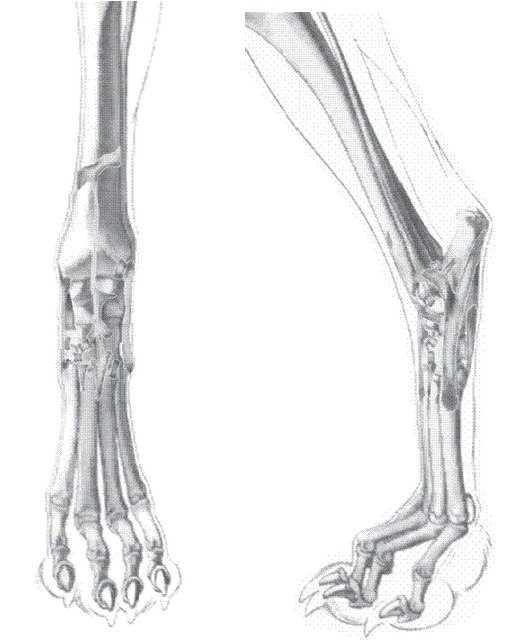
Рис.1 Запястье собаки
Рис.2 Заплюсна собаки
Диагностика
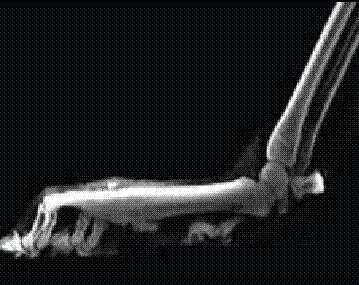
Диагностика легких травм запястья и заплюсны может быть затруднена, но можно использовать сочетание физического осмотра и визуального осмотра. Собаки с травмами запястья и заплюсны могут показывать острую (внезапную) или хроническую (медленно прогрессирующую) хромоту различной степени в зависимости от степени повреждения, как это показано на рисунке 3.
Рисунок 3. Собака, которая получила травму запястного сустава передней левой ноги — перерастяжение.
Пальпация пострадавшего сустава может выявить отек мягких тканей, дискомфорт, хруст (crepitus) хруст на манипуляции, снижение амплитуды движения, или нестабильности (любой вывих, растяжение, внутренние или внешние вращения). Пальпация в незатронутой противоположной конечности может быть полезной при выявлении ненормального избыточного движения.
Рентген применяется для оценки типа и тяжести травмы, как показано на рисунке 4.
Рисунок 4. Рентген собаки с перерастяжением запястного сустава.
Хотя вы не можете видеть строение связок на рентгеновском снимке, но можно увидеть место перелома кости, вывихи (luxations) (смещение или несбалансированность), ненормальное раскрытие сустава при воздействии на него (разгибании, сгибании, внутрь или наружу), которое поможет в определении целостности связки. Хронические или повторяющиеся травмы могут создать шпоры на кости, в том месте, где прилегает связка, а это так же можно определить с помощью рентгена.
Рентгеноскопия, которая выполняется в режиме «реального времени», показывает рентген-фильм, в то время как вы совершаете движения суставом в различных формах. Это может показать чрезмерные суставные щели или ненормальное скольжение (subluxation), присущие травмам запястья и заплюсны. При наличии такой возможности рентгеноскопия предпочтительнее просто рентгеновского снимка, в виду того, что во время процедуры можно оценить движение запястного и заплюсневого суставов. Если присутствует боль в запястье или заплюсне без рентгеновских аномалий, то МРТ (магнитно-резонансная томография) или артроскопия могут быть полезными в диагностике незначительного растяжения связок.
Анатомия
На рисунке 1 показано строение запястного сустава и на рисунке 2 заплюсневого сустава: они состоят из многоуровневых соединений с рядом вспомогательных связок и суставной капсулы.
Запястье состоит из трех суставов: предплечевой запястный (antebrachiocarpal) сустав, среднезапястный сустав, а также запястно-пястный (carpometacarpal) сустав. Основная амплитуда движения запястья (70%) приходится на предплечевой запястный (antebrachiocarpal) сустав, в то время как среднезапястный и запястно-пястный (carpometacarpal) суставы имеют минимальный диапазон движения. Толстая подушка волокнистого хряща (fibrocartilage) на нижней стороне сустава разделяет запястные и пястные кости. Основные вспомогательные связки запястья включают медиальную (радиальную) и латеральную (локтезапястную) коллатеральные связки, которые поддерживают каждую сторону сустава, а также многочисленные дорсальные (верхние) и пальмарные (нижние) связки.
Аналогично, заплюсневый сустав является сложным и состоит из четырех суставов: голенно-заплюсневый (tibiotarsal) сустав, проксимальный (верхний) межзаплюсневый (intertarsal) сустав, дистальный (нижний) межзаплюсневый (intertarsal) сустав, и заплюсно-плюсневый (tarsometatarsal) сустав. Основной диапазон движения заплюсны (80%) происходит от голенно-заплюсневого (tibiotarsal) сустава. Заплюсневый сустав поддерживается многочисленными связками, включая средние и боковые коллатеральные связки, дорсальные (верхние) и подошвенные (нижние) связки.
3.Причины костной шпоры
Изнашивание суставных хрящей. В некоторых случаях появление костных шпор у человека является частью старения его организма. С течением времени хрящ, покрывающий концы костей внутри суставов, стирается и изнашивается, вследствие чего он уже не может выполнять свою основную функцию – уменьшать трение между суставами. Потеря эластичности, затвердевание хрящей и их повышенная подверженность повреждениям свидетельствует о развитии остеоартрита. Последствием прогрессирования этого заболевания и является образование костных шпор.
Чрезмерное давление. На ступнях костные новообразования появляются чаще всего из-за давления связок, которое наблюдается при занятиях танцами, длительном беге, а также из-за неудобной обуви или избыточной массы тела. Результатом несбалансированной нагрузки на ступню может стать воспаление длинной связки, располагающейся у ее основания. Данный процесс в медицине называется подошвенным фасцитом. Для него характерно покраснение пятки, ее воспаление с последующим образованием костного нароста, известного, как пяточная шпора. Как было отмечено выше, она развивается преимущественно у женщин, предпочитающих обувь на высоких каблуках, а также у спортсменов и танцоров.
Костная шпора – нарост, образовывающийся поверх кости под воздействием внешних факторов: трения, давления и сильных физических нагрузок. Он представляет собой естественное, физиологическое явление в некоторых случаях проявляющееся лишь внешними дефектами, а иногда сопровождающееся сильными и мучительными болями и требующее срочного лечения!
Симптомы парапроктита
Начало воспалительного процесса может отмечаться незначительным повышением температуры (до 37°C). При переходе воспаления в клетчаточное пространство, т.е. развитии собственно острого парапроктита, одномоментно проявляется комплекс симптомов. В первую очередь, это:
- повышение температуры до 38°C (и выше);
- озноб;
- боль в области прямой кишки, не связанная с дефекацией.
Подкожный парапроктит свои ярко выраженные симптомы: область воспаления, находящаяся рядом с анальным отверстием выделяется покраснением, отеком и уплотнением тканей. При ощупывании испытывается резкая боль.
При других видах парапроктита могут наблюдаться расстройство мочеиспускания, задержка стула, ложные позывы к дефекации.
Воспаление приводит к расплавлению клетчаточной ткани и накоплению гноя. При отсутствии своевременного лечения возникший гнойник прорывается и образуется свищевое отверстие – или наружу (в области промежности, на передней брюшной стенке или бедре), или в просвет кишки. У женщин гнойник может вскрываться, образовав свищевое отверстие во влагалище. Самый опасный вариант – открытие свищевого отверстия в брюшную полость.
После образования свища основная масса гноя выходит, и острота симптомов снижается. Однако гнойные процессы продолжаются, болезнь переходит в хроническую форму.
Симптомы хронического парапроктита
При хроническом парапроктите боль и дискомфорт ощущаются лишь в том случае, если выход гноя через свищ по какой-либо из причин затруднён. Обычно боли наблюдаются только при внутреннем свище. Боль усиливается во время дефекации, а потом затихает, поскольку растяжение кишечника во время прохождения каловых масс способствует выходу гноя. Гной или сукровица выделяются постоянно. При прямокишечном свище, имеющем наружное отверстие в области промежности, выделения раздражают кожу, вызывая зуд.
Для хронического парапроктита характерно волнообразное течение болезни. Свищевой канал время от времени перекрывается грануляциями, забивается отмершими тканями, в результате в очаге воспаления опять начинает накапливаться гной и возвращаются симптомы острого парапроктита. Потом гнойник снова прорывается и острота симптомов исчезает.
Клинический случай
В июле 2016 года в ветеринарную клинику «Эксвет» обратился владелец двухлетней собаки породы ньюфаундленд с жалобами на наличие у питомца хромоты левой тазовой конечности в течение одного месяца. Вес животного — 67 кг.
Клинический осмотр: хромота опирающегося типа на левую тазовую конечность. СПВЯ в левом коленном суставе положительный. Пальпаторно определялась флуктуация капсулы сустава. Рентгенография левого коленного сустава не выявила значительного смещения голени относительно бедра, выраженных признаков развития ОА, но подтвердила наличие синовита.
На основании клинического осмотра и результатов рентгенографического исследования был поставлен диагноз «разрыв передней крестовидной связки в левом коленном суставе и двусторонняя вальгусная деформация костей голени в проксимальной части с присутствием небольшой наружной торсии».
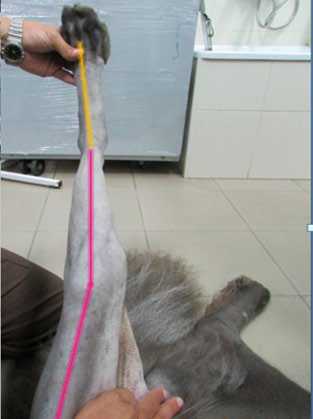
Рентгенография левой и правой голени. Прямая проекция. Вальгусная деформация голени в проксимальной части.
Фото конечности пациента перед операцией.
Было принято решение о проведении одномоментной коррекции РПКС и вальгусной деформации голени методом TPLO.
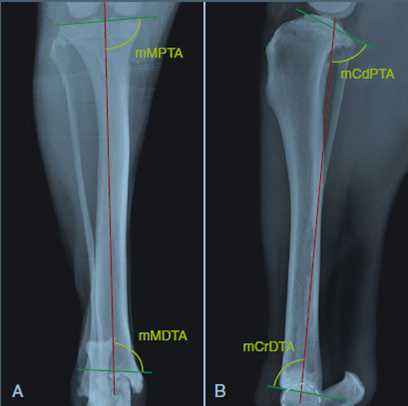
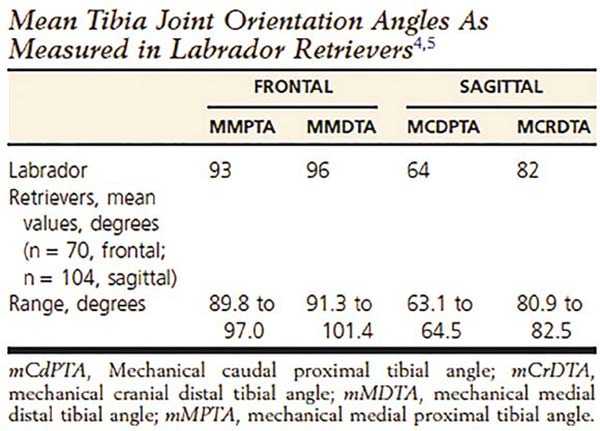
Суставные площадки собак не имеют идеального угла 90°. В каждом суставе есть свои значения нормы, например у лабрадора mMPTA (механический медиальный проксимальный угол голени) составляет 93°– 96°.
Референсные значения ориентации углов суставных поверхностей голени.
Для вычисления механической оси голени необходимо провести линию через центры ее суставных поверхностей, затем провести касательную линию по латеральной и медиальной поверхности проксимальной суставной площадки голени, после этого через место пересечения линий провести перпендикуляр относительно линии поверхности суставной площадки. В результате получаем некий угол5, в данном случае равный 14°. Определив физиологический mМРТА, проводим следующие вычисления: 14 – 3 = 11, т. е. коррекционный угол составит 11°. Затем находим вершину деформации (в данном случае от суставной щели колена нам нужно будет отступить 3 см (погрешность на 0,5 см большого значения не имеет).
Левая голень – прямая проекция. Расчет углов коррекции перед операцией.
Так как у данного пациента есть еще и РПКС, мы проводим (методом TPLO) двухконтурный разрез кости через вершину деформации с целью вырезать С-образный костный клин ипровести одномоментную коррекцию вальгусной деформации и коррекцию угла наклона голени по методу TPLO (ТРА – 28°. TPLO SAW – 30).
Левая голень – боковая проекция. Расчет двухконтурного разреза кости (двойной контур мыщелков бедра и голени на боковой проекции при правильной укладке может свидетельствовать о деформации конечности).
Наружная торсия стопы корректируется поворотом дистальной части голени методом изгибания ручным прессом дистальной спицы в системе TPLO JIG (оценивается визуально во время операции).
Методы лечения парапроктита
Единственный метод лечения парапроктита – операция.
Квалифицированные хирурги-проктологи «Семейного доктора» имеют богатый опыт лечения парапроктита любой степени сложности и иссечения параректальных свищей различной локализации. Операции проводятся в операционном блоке на базе комфортабельного стационара под местной или общей анестезией.
При остром парапроктите обнаруживается и вскрывается скопление гноя.
Лечение хронического парапроктита
При хроническом парапроктите также вскрываются зона образования гноя, обеспечивается тщательный его отток и очищение раны. После чего осуществляется иссечение свища.
Очень важно, чтобы операцию проводил опытный и квалифицированный хирург, поскольку анальные свищи при хроническом парапроктите могут давать рецидивы, то
есть возникать повторно. Это бывает, если воспалительный процесс полностью прекратить не удалось, например, по причине некачественного дренажа области воспаления
При обнаружении свища не следует откладывать визит к врачу, поскольку в любой момент может случиться рецидив воспаления и нагноения с возвращением остроты симптомов. Самостоятельно свищ зажить не может.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
1.Какие бывают повреждения плечевого сустава?
Плечевой сустав относится к наиболее подвижным и часто используемым.
Он имеет сложную структуру, поскольку призван обеспечивать подвижность конечности в разных плоскостях. Травмы плеча дают схожую клиническую картину, которая не позволяет без дополнительных исследований оценить, что именно повреждено и в какой степени.
Сустав плеча окружён мышцами, хрящами и связками, обеспечивающими его подвижность и стабильность. Именно поэтому травмой плечевого сустава считается любое нарушение функциональности плеча, которое может быть связано с повреждением:
- суставной впадины;
- головки плечевой кости;
- акромиона;
- сумки;
- коркоакромиальной связки;
- вращательной манжеты плеча;
- сухожилия длинной головки;
- подостной, надостной, малой круглой, подлопаточной мышц.
Наиболее распространённые причины повреждения плечевого сустава: падение набок или вперёд с рефлекторной опорой на руки; ДТП; производственные травмы; занятия видами спорта, связанными с борьбой и силовыми упражнениями; сдавливание или удар по плечу; резкий рывок рукой во время экстремальной ситуации или при поднятии тяжестей.
Различают 4 виды травмы плеча:
- ушиб;
- растяжение;
- вывих;
- перелом.
При тяжёлой травме может быть диагностирована совокупность таких нарушений. После оказания первой помощи больной обязательно должен попасть на консультацию к травматологу для определения характера и тяжести внутренних повреждений. Недолеченные травмы плечевого сустава грозят необратимыми нарушениями функций руки.
Оперативное лечение разрыва связок у собак
Наиболее эффективным способом лечения разрыва крестообразных связок у собаки является хирургическое вмешательство. На сегодняшний день существует большое количество способов. Но не все из них эффективны. В нашей стране активно применяются нижеописанные современные методы лечения, позволяющие сохранить высокий уровень подвижности домашних питомцев на долгие годы.
Внутрикапсулярный метод
Применение внутрикапсулярной методики позволяет восстановить работоспособность коленного сустава. Сущность метода заключается в замене передней крестообразной связки надежным трансплантатом. Реабилитационный период длится у всех собак по-разному, от 1 месяца и более. Трансплантат со временем приживается в коленном суставе и представляет собой здоровую связку.
Внекапсулярный метод
Если поставлен диагноз «разрыв краниальных связок» у собаки на задней лапе», может применяться внекапсулярный метод лечения. Его использование позволяет стабилизировать работоспособность сустава колена с помощью мягких тканей или латеральных швов. Эффективность метода доказана для собак весом от 12 до 15 кг. Животное спокойно наступает на поврежденную лапу уже через 14 дней после проведения операции.
Остеотомия
Применение данного метода лечения позволяет скорректировать анатомическую структуру коленного сустава и полностью восстановить работоспособность поврежденных лап. Хирургическое вмешательство показано всем видам собак, от карликовых пород до крупнейших питомцев. Преимущество метода заключается в высокой скорости проведения и быстрой реабилитации. После операции конечность не фиксируется повязкой. Восстановительный период длится не более 1 недели.
Если собака получила травму, не тяните с визитом к ветеринарному врачу. Трезво оцените ситуацию, по возможности окажите первую помощь, но ни в коем случае не занимайтесь лечением самостоятельно. Только врач-ветеринар может поставить точный диагноз и назначить правильное лечение! Помните, лишь от вас зависит будущее здоровье вашего питомца!
Авторы статей: коллектив клиники Беланта
Принцип работы TPLO
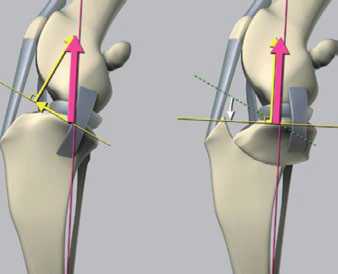
Смысл операции заключается в изменении (повороте) плато голени до такого предела, пока не произойдет уравновешивание сил, действующих в коленном суставе при его работе. В результате при ходьбе больше не происходит смещения голени относительно бедра.
Имитация постоянной нагрузки на связку из-за наклона поверхности.
Имитация отсутствия нагрузки на связку, т.к. поверхность горизонтальная.
Так как хирургический метод TPLO был изобретен достаточно давно, накопился большой опыт его использования и расширились области его применения. Например, появилась методика TPLO + одномоментное исправление деформации голени (в частности будет рассматриваться вальгусная деформация). В данной статье будет описан один из методов проведения комбинированной остеотомии на примере клинического случая.
Заключение
Данная техника операции является методом выбора при наличии одновременного РПКС и деформации в проксимальной части голени как вальгусной, так и варусной. Различие в техниках будет только в том, что при вальгусной деформации мы проводим закрытоугольную С-образную остеотомию и деторсионную коррекцию голени внутрь (при наличии наружной торсии), а при варусной деформации – открытоугольную остеотомию и деторсионную коррекцию наружу (при наличии внутренней торсии).
Технику TPLO можно также применять для одновременной коррекции РПКС и вывиха коленной чашечки (медиального или латерального) путем смещения проксимального отломка13,10. Также возможно выполнение TPLO с одномоментной коррекцией всех вышеназванных деформаций (вальгус, варус голени, вывихи коленных чашечек). Существует даже превентивная TPLO – выравнивание плато голени проводят до 10°. Преимущество в том, что мы получаем очень стабильный и функциональный остеосинтез с одномоментной коррекцией многих деформаций.
Таким образом, можно сказать, что операция TPLO является в своем роде уникальной благодаря тому, что ее можно комбинировать с другими техниками коррекции кости.
Литература